Профилактика ранних послеоперационных осложнений у больных с колоректальным раком
Пироговский В.Ю.1, Сорокин Б.В2, Тараненко А.О.1, Тащиев Р.К.2, Мясоедов С.О.2, Злобенец C.А.1, Задорожній С.П.1, Лященко М.М.1, Племяник С.В.1, Адаменко О.І.1, Ноес А.Д. 1.
1.Отделение проктологи Киевской областной клинической больницы, Киев.
2.Национальная академия последипломного образования им. П.П. Шупика, Киев, Украина.
УДК 616,345-006,6-089.168.1-06
Резюме
В данной статье описан алгоритм предоперационной подготовки, особенности обезболивания, операционной и послеоперационной тактики лечения, больных с колоректальным раком. Изучена частота ранних послеоперационных осложнений и сопоставлена с показателями полученными отечественными и зарубежными авторами.
Summary
The article describes algorithm of preoperative preparation, specialties of anesthesia, operative tactics and postoperative care of patients with colorectal carcinoma It says also about frequency of early postoperative complications and we compared it with results of native and foreign authors.
Вступление
Операции по поводу колоректального рака (КРР) считаются одними из наиболее сложных в абдоминальной хирургии и сопровождаются большим процентом послеоперационной летальности. Согласно историческим данным летальность после операций по поводу КРР в 30-х годах составила 80%, в 50-х – 14-16% [1]. Результаты хирургического лечения удалось улучшить за счет введения в клиническую практику современных медицинских технологий, методов обследования, усовершенствования анестезиологического обеспечения, рациональной антибактериальной терапии. Но не смотря на это, сегодня процент послеоперационной летальности сохраняется высоким – 4% [2].
По данным литературы, основными причинами возникновения послеоперационной летальности являются: перитонит, травматический шок, ТЭЛА, ЖКК, ранняя спаечная болезнь, осложнения со стороны сердечнососудистой системы. [3].
С целью предупреждения послеоперационных осложнений проводят ряд мероприятий: ранняя активация пациентов, адекватное обезболивание во время операции и в послеоперационном периоде, восстановление водно-электролитного баланса, назначение низкомолекулярных гепаринов, блокаторов Н2 рецепторов или ингибиторов протонной помпы, коррекция сопутствующей патологии в предоперационном периоде, щадящая операционная тактика, раннее парентеральное и ентеральное питание, адекватная подготовка кишечника [4,5,6,7].
Материалы и методы
При лечении больных КРР в клинике использовался следующий алгоритм:
1. Обследование в предоперационном периоде согласно стандартов, с обязательным привлечением смежных специалистов, для консультации нуждающихся в этом пациентов.
2. Коррекция сопутствующей патологии в предоперационном периоде (при сахарном диабете – нормализация гликемии, при варикозной болезни – венектомия, эластическое бинтование нижних конечностей, при язвенной болезни – противоязвенная терапия).
3. Тщательная подготовка кишечника – за 3 суток до операции питание адаптированными смесями, назначение макроголов (Фортранс), с 2007г. подготовка дополнена очистительным сеансом гидроколонотерапии.
4. Использование комбинированной анестезии с пролонгированным введением анестетиков в перидуральный катетор в течении 4-5 дней после операции (для адекватного обезболивания и раннего возобновления перистальтики).
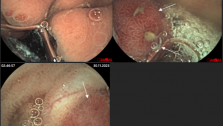
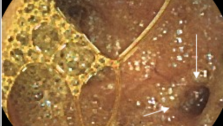
5. Объем оперативных вмешательств проводили соответственно локализации опухоли (при правосторонней локализации – правосторонняя гемиколектомия, при левосторонней - левосторонняя гемиколектомия, в поперечно-ободочной кишке – резекция поперечно-ободочной кишки, в сигмовидной – сигмоидектомия, в верхнеампулярном отделе прямой кишки – передняя резекция с аппаратным анастамозом, в среднеампулярном и нижнеампулярном отделе, без поражения сфинктерного аппарата – низкая передняя резекция или интерсфинктерная резекция, при поражении сфинктерного аппарата прямой кишки – экстерпация прямой кишки по).
При наличии хронической патологии других органов брюшной полости или брюшной стенки выполняются симмультантные операции, потому как у 20-30% прооперированных пациентов возможно обострение данной патологии в послеоперационном периоде [8].
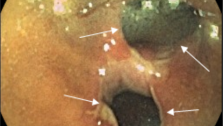
6. Для профилактики недостаточности анастомоза, проводятся мероприятия по защите анастамоза, при правосторонней гемиколектомии и резекции поперечной ободочной кишки – дивулььсия сфинктера, при левосторонней гемиколектомии, сигмоидектомии, передней резекции – дивульсия сфинктера с трансанальной интубацией проксимальнее анастомоза. При низких передних резекциях перечисленные методы дополняются чрезпромежностным ретроректальным дренированием крестцовой ямки, отграничением брюшной полости от анастомоза брюшиной и формированием протектирующей трансверзостомы.
7. Обязательное пребывание пациентов, в первые сутки после операции, в отделении интенсивной терапии.
8. Для профилактики ранней спаечной болекзни, осложнений со стороны дыхательной системы, ТЭЛА выполняется ранняя активизация пациентов, ЛФК, дыхательная гимнастика, раннее ентеральное питание, через 12 часов после операции, адаптированными смесям.
Результаты и их обсуждение
За период с 2004 по 2010гг. в отделении проктологии КОКБ прооперировано 417 пациентов с колоректальным раком.
Из них с раком ободочной кишки – 169 (40,5%), с раком прямой кишки – 248 (59,47%).
Женщин было 54,6%, мужчин – 45,4%, в возрасте от 31 до 80 лет. Старше 60 лет – 68,3% пациентов. С Iст. заболевания имелось – 3%; IIст. – 74,6%; IIIст. – 19,4%; IVст. – 3% соответственно. Более половины больных имели сопутствующую патологию: со стороны сердечнососудистой системы – 53% , со стороны органов пищеварения – 19%, со стороны эндокринной системы - 9%, со стороны мочевыделительной системы – 3%, со стороны органов половой системы - 5% и другие.
Выполнены следующие хирургические вмешательства:
Правосторонние гемиколектомии и расширенные гемиколектомии 44 (10,5%)
Левосторонние гемиколектомии 28 (6,7%)
Сигмоидектомии 66 (15,8%)
Резекция поперечноободочной кишки 2 (0,4%)
Передние резекции прямой кишки 109 (26,3%)
Низкие передние резекции прямой кишки 46 (11,03%)
Интерсфинктерные резекции 6 (1,43%)
Екстерпации прямой кишки 42 (10,07%)
Обструктивные резекции толстой кишки 47 (11,27%)
Колпроктектомий 8 (1,9%)
Резектабельность составила 80%. По данным (М.М.Блохин, 1981г, В.И. Кныш, 1997г., Minsky, 1989г.) этот показатель составляет от 34% до 82%.[9,10,11].
Сочетанных операций было – 76 (18,2%), комбинированных операций – 42 (10,07%) (в том числе с резекцией печени - 11 (2,6%)), первично-восстановительных операций – 87,2%
Из 227 аппаратных анастомозов недостаточность возникла в 5 случаях (в раннем периоде использования техники) что составило 2,2% (по данным Петрова В.П. и соавторов недостаточность анастомоза возникла в 12,6% - 18,6% прооперированных пациентов) [12]. Благодаря консервативным методам лечения все указанные случаи недостаточности анастомозов были ликвидированы консервативно, в среднем в течении 2 недель. У 2-х пациентов отмечалась тромбоэмболия легочной артерии, в 3-х случаях ранняя спаечная непроходимость, в 12-и случаях – нагноение послеоперационной раны, у 2-х пациентов желудочно-кишечное кровотечение. Летальных случаев за данный период было 2, в следствие тромбоэмболии легочной артерии. Летальность составила 0,5%.
Выводы
Благодаря отработаному алгоритму ведения пациентов в пред-, интра- и послеоперационном периодах удалось минимизировать летальность до 0,5%, и снизить частоту осложнений в раннем п/о периоде до 5,7%.
Литература
1. Александров В.Б. Рак прямой кишки., М. Медицина, 1977 - 199с.
2. Francesco Carcione Intraoperative complications in laparoscopic colorectal resections, 2010.
3. Яицкий Н.А., Седов В.Ж. Васильев С.В.. Опухоли толстой кишки. Москва "МЕДпресс-информ" 2004
4. Алексеев А.В. Профилактика возникновения нестоятельности швов межкишечных анастомозов в неотложной хирургии. II Конгресс хирургов Украины. Сборник научных робот. Киев-Донецк 1998, 501
5. Брюсов П.Г.. Іноятов І.М.. Переходов С.Н. Профилактика несостоятельности
сигморектальных анастомозов при раке.
6. Левчик Е.Ю., Абоянц Р.К., Истранов Л.П. Способы защиты швов на желудке и кишечнике. Хирургия 1999, 9, 13-15
7. Шалімов С.О., Євтушенко О.І., Мясоедов Д.В., Приймак В.В.
комбіноване лікування хворих на рак ободової кашки. Ккїв, Четверта хвиля, 2006
8. Актуальные вопросы колопроктолотии: материалы ІІ съезда колопроктологов России с межд. участием / Под ред. : Акад. РАМН, профГ.И.Воробьева, член.-кор. РАМН, проф.В.М.Тимербулатова, проф.И. Л. Халифа. Уфа, изд. "Региональный Медиа-Холдинп", 2007. с.292-293
9. Мальгин Б. Д., Левчик ЕЮ.; Климушев В.Н.Власова Л.А., Ушаков А.Н. Байков В.М. Наружная защита кишечного шва. Первый Беларусский международный конгресс хирургов. витебск 1996 259-262.
10. Матеріали з'їзду колопроктологів України за міжнародною участю. Київ "Медицина" 2006
11. Dickson G.H. Some clinical and technical aspects of circular stapled anastomoses of rectum and oesophagus. Ann Roy Coll Sorg Engl 1988, 71, 1, 59-63.
12. Петров B.П, Нуреев В.Н. О возможности ранней диагностики несостоятельности
швов анастомоза на толстой кишке. Вестник Хирургии 1987, 11, 63-65
13. Scott D Goldstein Stepano Valabrega luca Peccioli Maryalice Cheney/ The effect of stapling reconstruction of the radiate rectum on sphincter preservation/ European congress on stapling in surgery 1991, 107-109.
14. . Шалімов СО., Євтушенко 0.І., Мясоедов Д.В. Сучасна діагностика та лікування
злоякісних пухлин ободової кишки. Київ, Четверта хвиля, 2004.