Клиническое лечение геморроя. Бессимптомный геморрой
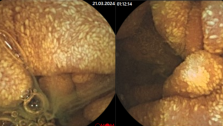
При обследовании практически здоровых людей часто выявляется, что при геморрое за медицинской помощью обращаются, как правило, лишь те лица, у которых клинические проявления болезни не только имеются, но и достаточно резко выражены. Если принять концепцию о том, что анатомическим субстратом геморроя являются скопления (группы, коллекторы) кавернозных телец, представляющих собой нормальную, эмбриологически обусловленную структуру подслизистого слоя переходной зоны прямой кишки, то становится вполне объяснимой возможность существования бессимптомного геморроя. В таких случаях ни при наружном осмотре, ни при пальцевом исследовании прямой кишки ничего не обнаруживают. Лишь в очень редких случаях, когда болезнь вот-вот начнет проявляться, врач может определить пальцем некоторую подвижность, как бы смещаемость слизистой оболочки в области стенок заднепроходного канала. Если в этот период произвести аноскопию с помощью светящегося прибора, то на стенках заднепроходного канала, в зонах, проецирующихся на 3, 7 и 11 часах по циферблату (при положении тела на спине) можно видеть нежно-фиолетового цвета подслизистые, довольно компактные образования — группы кавернозных вен (или, как их неверно трактовали прежде, — «варикозно расширенных вен»).
Термин «бессимптомный геморрой», конечно, условен. Имеется в виду либо врожденная гиперплазия кавернозной ткани прямой кишки, либо самый начальный период формирования узлов, когда клинических проявлений болезни еще нет. И все же выделение этой группы имеет смысл. Именно среди этих лиц повышенного риска возникновения геморроя следует настойчиво проводить профилактические мероприятия, которые во многих случаях могут предотвратить дальнейшее прогрессирование заболевания. Профилактика геморроя, как совершенно справедливо указывает, к примеру А. М. Аминев, — понятие реальное. В лечении такие лица не нуждаются, но рекомендации по трудоустройству и диетическому режиму им необходимо дать. Если это шоферы, люди тяжелого физического труда, машинистки, телефонистки и т. д., их следует предупредить о возможных кровотечениях при дефекации (особенно при запорах) и о выпадении узлов. Этим лицам очень важно рекомендовать профилактическую гимнастику для укрепления стенок заднепроходного канала, объяснить необходимость тщательного водного туалета после стула, опасность злоупотребления спиртными напитками и острой пищей, а главное, дать подробные указания о борьбе с запорами. Иногда следует предпринять меры к переводу на другую работу (особенно шоферов), хотя бы временно. Профилактика геморроя представляет важную задачу, так как часто самые простые рекомендации лицам с бессимптомным геморроем могут намного отсрочить появление клинических признаков заболевания, а в части случаев даже предупредить его развитие, и тем самым избежать потери большого количества рабочих дней по листкам нетрудоспособности.
Острый геморрой и его лечение
Следует отличать острый геморрой (синонимы — ущемленный геморрой, острый геморроидальный тромбофлебит, тромбоз геморроидальных узлов) от острого воспалительно-болевого анального синдрома, наблюдающегося при криптите, папиллите («сфинктерит», «анусит» и т. д.). В первом случае боль и отек тканей в области заднего прохода связаны с тромбозом сосудов геморроидальных узлов, выпадением и ущемлением этих узлов, а во втором — с острым воспалением заднепроходных пазух (морганиевых крипт) или гипертрофических анальных сосочков, часто протекающим без сопутствующего геморроя [Аминева В. А.,1970].
Следует также отличать острый геморроидальный тромбоз от выпадения невоспаленных внутренних геморроидальных узлов. В последнем случае болей нет или они минимальны, пальцевое исследование прямой кишки почти безболезненно, выпавшие узлы без труда вправляются в прямую кишку.
Истинный острый геморроидальный тромбоз может быть наружным (тромбирование наружных геморроидальных узлов), внутренним и комбинированным. Если выпавшие внутренние узлы ущемляются сфинктером, то кровоснабжение их нарушается, они набухают, перестают вправляться, становятся резко болезненными, развивается классическая картина острого геморроя.
Практически острому геморроидальному тромбозу почти всегда сопутствует (а, возможно, предшествует) спазм сфинктера заднего прохода, возникающий в ответ на болевое раздражение стенок заднепроходного канала при запорах, поносах, криптите, папиллите, острой анальной трещине и т. д. Спазм сфинктера — одно из важных звеньев патогенеза острого геморроя.
По клинической картине можно достаточно четко различить три степени тяжести острого геморроя.
I степень — небольшие, слегка болезненные подкожные узелки тугоэластической консистенции расположены на уровне зубчатой линии. Кожа перианальной области гиперемирована. Больные отмечают жжение и зуд, особенно после дефекации. Описанные явления усиливаются при приеме острой и соленой пищи, спиртного, при сидении на жестком стуле.
II степень — перианальная зона резко болезненна, гиперемирована, уплотнена. Пальцевое исследование прямой кишки почти невозможно из-за болей. Выражен спазм анального жома. При сидении и ходьбе появляются сильные боли. Больные искусственно задерживают стул. При такой степени выраженности процесса врачу необходимо отказаться от каких бы то ни было диагностических инструментальных исследований. Ни аноскопию, ни ректоскопию делать нельзя, да они и ничего не Дадут. Клиника этой стадии острого геморроидального тромбоза достаточно характерна, но необходимо проводить дифференциальный диагноз с острым парапроктитом. В последнем случае (если, конечно, оба заболевания не сочетаются) покраснение кожи в области заднего прохода, болезненность и намечающаяся иногда флюктуация будут чаще односторонними и ограниченными. При парапроктите пальцевое исследование прямой кишки менее болезненно, при нем можно определить «заинтересованную» стенку заднепроходного канала, т. е. локализовать внутреннее отверстие параректального абсцесса.
ІІІ степень — вся окружность заднего прохода занята воспалительным инфильтратом. Самая поверхностная пальпация резко болезненна, пальцевое исследование прямой кишки невозможно. Видны ущемленные багровые или, в запущенных случаях, сине-багровые образования по окружности заднего прохода, плотные, не-вправляющиеся. Часто при этом возникает дизурия, вплоть до анурии. Если не принимать мер, выпавшие узлы некротизируются, покрывающая их слизистая оболочка изъязвляется, что грозит развитием тяжелого парапроктита, особенно у пожилых людей с сопутствующей сердечно-сосудистой недостаточностью [Рыжих А. Н., 1956].
В клинике выраженных стадий острого геморроя выдвигается на первый план воспаление, почему, видимо, и была предложена воспалительная теория происхождения заболевания. Однако воспаление при остром геморрое, как было показано выше, носит всегда вторичный характер и связано с нарушением кровообращения в ущемленных узлах и с проникновением инфекции в легко ранимые ткани узлов и окружающую их клетчатку.
Считаем необходимым предостеречь врачей (и тем более, самих больных) от ненужных и вредных попыток вправления выпавших узлов. Кроме болей, кровотечения или ранения слизистой оболочки, этим ничего не добиться. Приходится об этом постоянно напоминать, ибо до сих пор подобные методы ликвидации выпадения ущемленного геморроя имеют место, особенно почему-то в практике педиатров. Точно также опасно и бесполезно при остром геморрое любое инструментальное исследование— аноскопия, ректороманоскопия, колоноскопия и т. д. Даже при подозрении на наличие какого-либо сопутствующего проктологического поражения исследование вышележащих участков толстой кишки может быть предпринято только по ликвидации острых явлений.
Лечение. Лечение острого геморроя имеет многовековую историю. До самого последнего времени большинство авторов предпочитают у таких больных консервативную терапию — покой, щадящая диета, разжижение стула, свечи, мази, параректальные новокаиновые (иногда со спиртом или гидрокортизоном) блокады, масляно-бальзамические повязки [Рыжих А. Н., 1956; Нажмет-Динов Н. Н., 1957; Аминев А. М., 1971; Baan H., 1949;
Gabriel W., 1949, и др.]. Консервативное лечение острого геморроя требует упорства и терпения и в большой мере является паллиативным, дающим эффект только во время самой терапии и в короткий период после нее. Действительно, возобновление запоров, погрешностей в диете, тяжелых физических нагрузок вызывает, как правило, повторное, очередное, чаще всего сезонное (весной или осенью) обострение. С социально-экономической позиции такая тактика ведет к потере большого числа рабочих дней, к невозможности стойкой трудовой реабилитации этих многочисленных больных.
Оперативное лечение острого геморроя имеет меньше сторонников, видимо, в связи с публикацией довольно большого числа осложнений операций, предпринятых в остром периоде болезни. Тем не менее имеются солидные свидетельства успешного оперирования больных острым геморроем [Лужнов К. В., 1977; Goligher J., 1976, и др.].
Мы придерживаемся в этом вопросе позиции золотой середины. Дело в том, что современное комплексное кон-сервативное лечение геморроя дает довольно хороший эффект, если включать в него протеолитические ферменты и гепарин. Особенно нас привлекли свойства ферментов, входящих в класс однокомпонентных белков, — трипсина и химотрипсина. Широкие возможности ферментной терапии в гнойной хирургии достаточно известны [Стручков В. И. и др., 1973]. Кроме того, у протеолитических ферментов есть еще и свойство удлинять время свертываемости крови. Известно также и местное противосвертывающее действие гепарина, обусловленное антитромбопластиновым и антипротромбиновым влиянием. Гепарин проникает через кожу и слизистые оболочки и оказывает местное воздействие — противовоспалительное и противосвертывающее — без влияния на общие процессы свертывания крови. С другой стороны, препарат при таком местном применении действует как бы поверхностно, не заменяя антикоагулянтов при тромбозе глубоких вен. Изучая морфологические изменения в воспаленных геморроидальных узлах, мы наблюдали заметное уменьшение воспалительного процесса в тех случаях, когда больные за несколько дней перед операцией получали местно свечи и мази с гепарином и химопсином (смесь трипсина и химотрипсина). Главной особенностью при этом было выраженное увеличение в препаратах удаленных узлов числа тучных клеток, участие которых в подавлении воспалительного процесса хорошо известно.
Мы наблюдали и лечили более 500 больных острым геморроем (табл. 6),
в большинстве людей сидячих профессий или тяжелого физического труда; шоферов было 164, кузнецов, грузчиков, каменщиков всего 128, строительных рабочих 86. Для сравнения обычных и новых комплексных методов консервативного лечения острого геморроя мы сначала проанализировали ретроспективно амбулаторные карты 200 больных, получавших обычное лечение, заключавшееся в назначении домашнего режима, щадящей диеты, послабляющих средств, различных свечей (с красавкой, анестезином, ихтиолом), местно холодных примочек, а затем теплых сидячих ванн и обезболивающих препаратов. Больным этой группы производили также новокаиновые параректальные блокады по А. В. Вишневскому с наложением масляно-бальзамических повязок-компрессов.
В этой группе почти треть больных повторно обращалась в поликлинику (в среднем 2,6 раза в год); они получали каждый раз больничный лист на 24—30 дней. Такие неудовлетворительные результаты лечения острого (обострения хронического) геморроя давно уже у всех врачей вызывают необходимость совершенствования тактики.
У второй группы (290 больных острым геморроем, достоверно сравнимых по полу, возрасту, профессии, стадии болезни с первой группой) было проведено комплексное амбулаторное лечение с включением свечей и мази с гепарином и химопсином.
В табл. 7 показаны эти сравнительные данные
Количество обострений в первой группе больных за год было почти вдвое реже, эти больные провели на больничном листе почти на 1000 дней меньше. Если при обычном лечении боли держатся в течение 36—45 ч от начала обострения, то при назначении свечей и мази с гепарином и ферментами резкое уменьшение интенсивности болей отмечено через 12—20 ч. В среднем через 2 сут от начала лечения у больных первой группы воспаление вокруг заднего прохода заметно утихало, выпавшие узлы несколько размягчались, сморщивались и восстанавливалась почти безболезненная самостоятельная дефекация.
Мы не считаем, конечно, что лучшие исходы консервативного лечения в опытной группе больных связаны лишь с назначением свечей и мази с гепарином и химопсином. Простое ограничение острых блюд в пище, домашний режим и борьба с запорами во всех случаях и без всякого лечения приносят облегчение при остром геморрое. Однако введение в комплекс терапии таких больных свечей и мазей с гепарином и ферментами, безусловно, способствует более быстрой ликвидации воспалительного процесса и болей, скорейшему восстановлению трудоспособности.
Свечи назначают 2—3 раза в день, в том числе обязательно после стула и на ночь. Свечу вводят в задний проход, не проталкивая высоко, иначе она проваливается в ампулу прямой кишки и местного действия не оказывает. При введении свеча как бы выскакивает наружу. Именно в этом положении следует ее снаружи придерживать марлевым шариком в течение 1—2 мин, пока она не растворится под влиянием температуры тела. Мазь с гепарином и химопсином вводят в задний проход либо с помощью специального наконечника-тюбика (готовый препарат), либо на кусочке марли или пальцем в резиновой перчатке. Мазь применяют также 2—3 раза в день.
В неосложненных случаях описанное лечение, проводимое амбулаторно, дает хороший и быстрый эффект. Если же при первом осмотре у больного имеется некроз выпавших и ущемленных узлов, общая слабость, высокая лихорадка, сильный болевой синдром, то имеются все показания к госпитализации и проведению описанного курса лечения в стационаре. В этих случаях необходимо произвести в начале и в середине курса терапии новокаиновые параректальные блокады. Из 290 больных основной группы у 97 в связи с тяжестью общего состояния и местных изменений лечение проводилось стационарно. При поступлении такому больному вводят внутримышечно 1 мл 2% раствора промедола, осторожно ставят очистительную клизму (врачебная манипуляция) и вводят в заднепроходный канал свечу с гепарином и химопсином. Снаружи накладывают Т-образную повязку с гепариновой мазью. Свечи вводят 2—3 раза в день, повязку меняют 2 раза в сутки. Назначают бесшлаковую диету и интестопан для задержки стула на 2—3 дня. Режим строго постельный.
Следует отметить, что ни в одном случае интенсивного применения мази, свечей, растворов, примочек с гепарином не было отмечено никаких изменений в кон-стантах тромбоэластограммы. Местное применение гепарина и ферментов не вызывает каких-либо нарушений свертывающей или антисвертывающей систем крови. . Предполагаемый лечебный комплекс, имеющий определенные преимущества перед обычным лечением острого геморроя, тем не менее также является паллиативным средством и не гарантирует больных от рецидива геморроя. В связи с этим в случаях повторных обострений, при условии общего хорошего состояния больных мы рекомендуем им операцию при остром геморрое. При этом проведение описанного консервативного лечения в стационаре в течение 5—б дней является хорошей предоперационной подготовкой и мерой профилактики послеоперационных осложнений.
Нами оперировано 57 больных острым геморроем после проведения курса противовоспалительного лечения по приведенной выше схеме. Это были больные с повторными обострениями геморроя, 32 из них ранее были оперированы по поводу хронического геморроя, в том числе 6 человек перенесли уже по 2 и более операции.
При остром геморрое мы применяем щадящую радикальную геморроидэктомию, подробно описанную ниже. Каких-либо осложнений после операции с описанной предоперационной подготовкой мы не отметили (в том числе и у больных старше 70 лет).
Нами прослежены результаты лечения 520 из 547 больных острым геморроем (табл. 8).
У 85 больных, которым было проведено комплексное консервативное амбулаторное лечение, результат оказался хорошим, т.е. все проявления геморроя в указанные сроки наблюдения исчезли полностью. Под удовлетворительным мы подразумеваем результат, при котором у больных иногда оставались боли в области заднего прохода, спазм сфинктера, но кровотечения и выпадение узлов были ликвидированы.
Получив хорошие результаты у небольшой группы больных, оперированных в остром периоде, мы посчитали возможным шире внедрять в практику методику щадящей геморроидэктомии у больных острым геморроем.
Описанная методика операции (первая модификация геморроидэктомии) может быть применена и в неотложном порядке, сразу по поступлении больных. Операция показана, как указывалось выше, при повторных обострениях и отсутствии эффекта от консервативного лечения. Мы полагаем, что с широким внедрением в практику хирургов-проктологов щадящих и в то же время радикальных операций при геморрое, эти вмешательства при остром процессе станут правилом. Они ничуть не более опасны, чем плановые операции по поводу хронического геморроя, а их социально-экономический эффект очевиден.
В последние годы мы без всякого предварительного противовоспалительного лечения оперировали 213 больных острым геморроем, преимущественно II и III степени тяжести. Операции проводили под местной анестезией по А. В. Вишневскому. Как раз у этих больных местная новокаиновая анестезия вполне достаточна и является, кроме того, патогенетически обоснованным способом ликвидации воспалительных параректальных изменений: выполняемая по ходу анестезии пресакральная новокаиновая блокада благотворно сказывается на течении ближайшего послеоперационного периода.
На 213 операций при остром геморрое без предварительного противовоспалительного лечения было отмечено 7 осложнений, в том числе 3 кровотечения, потребовавших повторного лигирования сосудов ножки геморроидального узла. Число и характер этих осложнений повторяем, не отличаются от таковых после операций по поводу хронического геморроя. Отдаленные результаты операций в этой группе больных собраны нами у 198 оперированных (92,8 %). Хороший стойкий эффект получен у 194 больных. Рецидив геморроя (повторное обострение) выявлен у 2 больных, оперированных по поводу острого геморроя I степени тяжести. В этих случаях хирург иссекал только тромбированные узлы, т. е. не все 3 коллектора кавернозной ткани. В дальнейшем мы убедились, что при I степени тяжести острого геморроя показано только консервативное лечение. С другой стороны, очень осторожно следует ставить показания к операции при выраженном некрозе выпавших и ущемившихся узлов. У одного такого больного после операции появилась выраженная стриктура заднепроходного канала, которую, к счастью, удалось ликвидировать с помощью бужирования, новокаиновых блокад, инъекций стекловидного тела.
Таким образом, при II и III степени тяжести острого геморроя, т. е. у большинства больных, может быть выполнена отсроченная (с предварительным, в течение 5—6 дней комплексным консервативным лечением) или неотложная геморроидэктомия по щадящей методике.
Среднее пребывание больных в стационаре после операции по поводу острого геморроя составило 9 дней. Послеоперационное долечивание в поликлинике длилось от 20 до 27 дней.
Геморрой с выраженными и упорными коровотечениями
Хотя само слово «геморрой» означает кровотечение, все же в клинике этого заболевания у определенного процента больных выделение крови из заднего прохода во время или сразу после дефекации, даже при отсутствии запоров, настолько выражено, настолько резко выступает как основной и единственный симптом, что с практическими целями можно выделить эту группу больных, ибо тактика по отношению к ним должна быть не шаблонной.
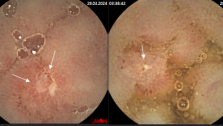
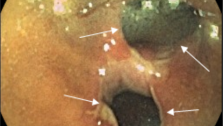
Проанализировав течение геморроя у 500 больных, лечившихся стационарно (344 мужчины, 156 женщин), мы выяснили, что «классический» симптомокомплекс болезни — кровотечения, выпадение узлов, боли, жжение и зуд в области заднего прохода — отмечены у 330 из них, а у остальных единственным или явно преобладающим признаком были обильные, упорные кровотечения, почти не останавливающиеся консервативными мероприятиями.
А. М. Аминев, суммировавший данные нескольких отечественных авторов, указывает, что кровотечение в качестве ведущего симптома встретилось у 58% больных геморроем, а А. Н. Рыжих приводит вдвое меньшую цифру —23%. Наши данные (34%) — средние. У 170 находящихся под нашим наблюдением больных этой группы кровотечения усиливались и учащались параллельно с нарастанием длительности заболевания. Это легко объяснить. Если кровотечение слишком обильно и быстро приводит к анемизации, то больных госпитализируют и оперируют. Мы имеем в виду преимущественно молодых людей, у которых серьезные геморрагии с падением гемоглобина периферической крови ниже 66 г/л заставляют принимать экстренные меры. Таких больных сравнительно немного. Если же в течение в среднем одного года с момента появления ректальных геморроидальных кровотечений не наступает выраженного ухудшения общего состояния и не развивается анемия, т. е. если больные хорошо компенсируют небольшие регуляторные кровопотери, то кровоостанавливающая терапия приводит в общем к успеху. Убедившись в том, что кровотечения из заднего прохода связаны только с геморроем (обязательная ректороманоскопия, весьма желательна ирригоскопия или колоноскопия), врач назначает щадящую диету, свечи с адреналином, витамин К, рекомендует проводить профилактику запоров, и такое лечение дает успех. Кровотечения обычно прекращаются или становятся редкими и скудными.
Целесообразно делить геморроидальные кровотечения на обильные и необильные. В первом случае это регулярные геморрагии артериального типа, когда при каждой дефекации, даже при нормальном мягком стуле, у больного брызгами или пульсирующей алой струйкой выделяется кровь, окрашивающая каловые массы и стенки унитаза. Измерить такую однократную потерю крови не представляется возможным, приходится основываться на жалобах больных и таких объективных признаках, как тахикардия, бледность кожи и слизистых оболочек, падение уровня гемоглобина крови и снижение числа эритроцитов. Термин «необильные» мы применяем в тех случаях, когда небольшие кровотечения наблюдаются при запорах или после резкого нарушения диеты.
Необходимо самым серьезнейшим образом подчеркнуть, что ректальные кровотечения — грозный симптом, особенно если они не связаны с дефекацией. Этот признак характерен для злокачественной опухоли прямой или ободочной кишки, для больших полипов и ворсинчатых опухолей этой локализации. Часто перечисленные заболевания сочетаются с геморроем, поэтому совершенно необходимо всех больных с ректальными кровотечениями подвергать тщательному обследованию, несмотря на то, что у них имеется выраженный кровоточащий геморрой. Такая тактика зачастую единственная в выявлении предрака и ранних форм рака прямой и ободочной кишки. Совершенно недопустимо назначение кровоостанавливающей терапии у необследованных больных геморроем. Временно снижая выраженность кровотечения, врач, а с ним и больной, успокаивается, что ведет часто к потере времени и позднему обнаружению рака. Приведем только один из целого ряда таких примеров.
Больной К., 33 лет, обратился в НИИ проктологии в 1970 г. по поводу кровотечений из заднего прохода и общего недомогания. В течение 6 мес (!) лечился амбулаторно с диагнозом геморроя. Назначали свечи, сидячие ванночки, послабляющие средства. Прямую кишку не обследовали ни пальцем, ни ректоскопом. Через 3 мес от начала кровотечений больной осмотрен невропатологом, диагностирован пояснично-крестцовый радикулит, назначены и проведены тепловые аппликации на поясницу (озокерит). При первом же исследовании в консультативной поликлинике НИИ проктологии пальцем была обнаружена большая, почти неподвижная опухоль прямой кишки.
В данном случае кровотечения были связаны с наличием рака прямой кишки, никакого геморроя у больного не было. Бывают и другие варианты, когда у больных годами наблюдаются незначительные кровотечения только при дефекации, а затем вдруг, по причине, неясной ни больному, ни врачу, геморрагии становятся обильными и быстро приводят к ухудшению общего состояния. Чаще всего это происходит в связи с истончением стенок внутренних узлов, большей их ранимостью. Возникают так называемые поздние геморроидальные кровотечения. Приведем такой пример.
Больной А., 38 лет, поступил с жалобами на обильные ежедневные кровотечения алой кровью при дефекации. Болен 12 лет, успешно лечился консервативно, но в последнее время лечение совершенно перестало помогать. Выяснено, что в связи с переменой места жительства и диеты у больного появились упорные запоры, которые, видимо, и обусловили усиление кровотечений. Диагностирован кровоточащий геморрой с выпадением узлов. Геморроидэктомия. Советы по профилактике запоров. Выздоровление.
Таким образом, у больных кровоточащим геморроем чаще всего усиление симптомов и ухудшение состояния связано с появлением выпадения узлов, что и является главным показанием к назначению оперативного лечения. При этом мы заметили, что при геморрое давностью свыше 10 лет количество операций увеличивается почти вдвое: больные стараются излечиться радикально и к 45—50 годам оперируются. Позже, в старческом возрасте, операция становится опасной в связи с сопутствующими сердечно-сосудистыми поражениями. Приведем характерный пример.
Больной 3., 66 лет, поступил с жалобами на постоянные кровотечения из заднего прохода, выпадение больших «шишек», которые приходится вправлять рукой. Болен 35 лет, неоднократно советовали оперироваться, но больной не соглашался. Страдает гипертонической болезнью (АД 24,0/13,9 кПа, 180/105 мм рт. ст.). Тоны сердца резко приглушены. На ЭКГ нарушение питания мышцы левого желудочка, свежих очаговых изменений нет. Частое мочеиспускание, никтурия. Местно: огромные, выпадающие, легко кровоточащие геморроидальные узлы без признаков воспаления. Кожа вокруг заднего прохода мацерирована, функция заднепроходного сфинктера снижена. Ректороманоскопия до 30 см без патологии. После подготовки гипотензивными и сердечными препаратами произведена геморроидэктомия. После операции стойкая дизурия, потребовавшая длительного лечения. Кроме того (это мы специально подчеркиваем), видимо, в связи с резким прекращением геморроидальных кровотечений, у больного возник гипертонический криз. Ранее бывшая транзиторной гипертония стала стойкой.
Подчеркнем, что геморроидэктомия у пожилых людей, страдающих сопутствующими поражениями сердечно-сосудистой системы, особенно гипертонией, может быть выполнена только при нарастании анемии и при большом выпадении узлов, ведущем к ослаблению функции анального жома. Следует помнить, что геморроидальные кровотечения могут играть демпфирующую роль у больных артериальной гипертонией и их прекращение часто ведет к ухудшению общего состояния.
Вообще резкое снижение уровня гемоглобина у больных геморроем — явление достаточно редкое; мы наблюдали анемию с падением гемоглобина до 66 г/л лишь у 9% больных из 170, входивших в группу с упорными кровотечениями. Этот факт мы выше уже объяснили: в большинстве случаев больные хорошо приспосабливаются к небольшим повторным геморрагиям и полностью их компенсируют.
Определение у больных геморроем уровня гемоглобина имеет значение только до операции, ибо в те 8—l0 дней, что больной проводит в стационаре, трудно ожидать восстановления или резкого изменения этого уровня.
Во-первых, во время операции больной какое-то количество крови теряет, а во-вторых, щадящая, почти безвитаминная послеоперационная диета вряд ли способствует интенсивному гемопоэзу. В связи с этим анализ крови перед выпиской, который считался важным показателем в работах старых авторов, не имеет большого значения. Если операция выполнена радикально и кровотечения прекратились, то ощутимого увеличения уровня гемоглобина, возрастания его до нормы следует ожидать через 1—2 мес. В немалой степени этому будет способствовать назначение гематогена внутрь, витамина К и специальной диеты — бульонов, соков, слегка обжаренной печени. Очень важна профилактика запоров хотя бы на первые полгода — год после операции, когда стенки заднепроходного канала приспосабливаются к новому состоянию после удаления трех больших их участков.
Профилактика запоров осуществляется приемом на ночь простокваши (или свежего однодневного кефира), употреблением отваров послабляющих трав (слабительный чай), овощей (особенно свеклы) и фруктов. Весьма желательно освобождение оперированных больных на 3—5 мес от тяжелой физической работы.
Кровоточащий геморрой, как и другие его формы, довольно часто сочетается с другими проктологическими заболеваниями. У 16 больных этой группы были выявлены анальная трещина, свищ прямой кишки, проктит. При наличии хронического парапроктита или выраженного воспаления слизистой оболочки прямой кишки (проктит) следует провести перед операцией по поводу геморроя противовоспалительное амбулаторное лечение. Нельзя забывать, что геморроидэктомия — операция на сосудах, и разумная осторожность необходима. В последнее время все чаще публикуются данные о возможности одномоментных операций по поводу двух проктологических заболеваний [Оргусян Р. В., 1979]. Мы не против такой тактики, особенно когда геморрой сочетается с анальной трещиной, что бывает чаще всего, поскольку оба эти заболевания имеют много общих звеньев патогенеза. При таком сочетании показана геморроидэктомия и иссечение трещины с дозированной сфинктеротомией. Приведем пример.
Больной А., 63 лет, поступил с жалобами на сильные боли в заднем проходе, постоянные обильные кровотечения при дефекации. Болен 25 лет, к кровотечениям привык и чувствует себя после них хорошо, ибо кровотечения почти всегда совпадают с повышениями кровяного давления. Присоединившиеся сильные боли, тенезмы заставили больного лечь в больницу. При обследовании артериальное давление крови 24,0/14,7 кПа (180/110 мм рт. ст.), на ЭКГ недостаточность питания миокарда. Местно — резкий спазм заднепроходного сфинктера, на задней стенке заднепроходного канала плотная, болезненная трещина, выражены внутренние и наружные геморроидальные узлы. После 5-дневной гипотензивной терапии произведена геморроидэктомия, иссечение анальной трещины и задняя дозированная сфинктеротомия. Выздоровление.
В данном случае операция была показана в связи с осложнившей геморрой анальной трещиной. Вообще спазм анального жома — частый симптом геморроя. На основании этого некоторые авторы пишут о целесообразности дополнения геморроидэктомии дозированным рассечением заднепроходного сфинктера. Мы считаем такую тактику нецелесообразной; сфинктеротомия, как и дивульсия анального жома по Лорду, без настоящей геморроидэктомии совершенно неадекватны, ибо дело отнюдь не только в спазме сфинктера. Он чаще всего вторичен и возникает в ответ на боли, которые в свою очередь объясняются присоединением к геморрою анальной трещины, неполного внутреннего свища прямой кишки, резко выраженного проктита. В таких случаях дополнительные манипуляции типа дозированной сфинктеротомии или иссечения свища, конечно, нужны.
Относительным противопоказанием к операции по поводу геморроя является дизурия, связанная с гипертрофией предстательной железы у мужчин. Это весьма частое сочетание, ибо у пожилых мужчин, страдающих аденомой предстательной железы, возникают симптомы геморроя в связи с натуживанием во время мочеиспускания. Если операция такому больному все же произведена, то после нее лучше на 3—4 дня оставить в мочевом пузыре тонкий резиновый катетер и 2 раза в день промывать пузырь прохладным раствором фурацилина в разведении 1:5000. Затем катетер удаляют и назначают под кожу прозерин 1 раз в день 1 мл 0,05% раствора или 0,5 мл 0,1% раствора стрихнина.
Вообще противопоказаниями к операции по поводу геморроя могут быть лишь старческий возраст и резко выраженные сопутствующие сердечно-сосудистые поражения. Для таких больных, как было показано выше в литературном очерке, предложены и постоянно совершенствуются различные паллиативные пособия типа лигирования больших выпадающих узлов резиновой шайбой, остановки кровотечения с помощью инфракрасного облучения, криогеморроидэктомии и г. д. Все эти методики должны найти свое место в арсенале средств для лечения геморроя, но следует еще раз подчеркнуть, что главное, на наш взгляд, для этих больных — профилактика запоров и борьба с ними. Только одно это успешное мероприятие часто может снять с повестки дня вопрос об операции, особенно в группе больных повышенного операционного риска.
Запоры очень часто сопутствуют (предшествуют?) геморрою с обильными упорными кровотечениями. Почти все авторы, имеющие опыт в лечении этих больных, подчеркивают ведущую роль запоров в патогенезе геморроя [Рыжих А. Н., 1956; Аминев А. М, 1971; Gabriel W., 1949, и др.]. Правильнее будет говорить о том, что запоры способствуют возникновению кровотечения и выпадению узлов, а не возникновению самого геморроя, обусловленного патологией эмбрионально заложенной кавернозной ткани прямой кишки. С другой стороны, при выраженном хроническом геморрое с сопутствующими упорными запорами часто бывает невозможно определить причину и следствие, да и клиника у таких больных с одинаковой, пожалуй, частотой выдвигает на первый план то симптомы геморроя, то дискомфорт, связанный главным образом с запорами. Возникает порочный круг, разорвать который только с помощью геморроидэктомии не удается. Необходимо комплексное лечение, а операция — лишь его этап.
Среди наших 170 больных с упорными обильными геморроидальными кровотечениями 84 предъявляли жалобы на длительно существующие, не поддающиеся лечению запоры. При этом — что весьма печально — врачи поликлиник, к которым данные больные обращались, почти не давали рекомендаций по лечению запоров, сосредоточивая внимание только на терапии самого геморроя, — свечи, ванночки и т. д. Лечение же таких больных необходимо начинать именно с борьбы с запорами, ибо и после операции, если не прекратятся "потуги" при дефекации и травматизация стенок заднепроходного канала плотными каловыми комками, кровотечения через довольно короткое время обычно возобновляются. Из 170 больных этой группы 45 никакого лечения запоров не получали, зато 35 человек были ранее уже оперированы по поводу геморроя, в том числе 12 больных оперированы дважды. Да и остальные 90 больных получали амбулаторное лечение по поводу кровотечений, а не запоров.