Целиакия
Целиакия - (глютеновая энтеропатия, болезнь Ги - Гертера – Гейбнера, нетоксическая спру, кишечный инфантилизм) -
Клиническая классификация целиакии:
- Классическая целиакия — характеризуется диареей и синдромом мальабсорбции
- Атипичная целиакия (субклиническая, внекишечная форма) - характеризуется отсутствием или незначительной выраженностью гастроэнтерологической симптоматики, преобладанием внекишечных проявлений
- Латентная целиакия - на момент
исследования атрофических изменений слизистой оболочки нет даже на фоне
аглютеновой диеты, выявляется обычно при скрининговых исследованиях
- Рефрактерная целиакия — форма, устойчивая к лечению
Заболевание целиакия связано с индивидуальной непереносимостью некоторыми людьми белка глютена. Глютен содержится в продукте, который образуется из муки злаков после выделения из нее крахмала. Этот остаточный продукт представляет собой смесь множества белков, которые различаются по их растворимости и возможности экстрагирования. В разных злаках этот компонент имеет разное название: в пшенице – глютен (глиадин), в овсе – авенин, в ячмене – гордеин, во ржи – секалинин.
До недавнего времени целиакия считалась редко встречающимся заболеванием. Однако недавние исследования, которые были проведены сначала в Европе, а потом в США показали, что реальная распространенность целиакии значительно выше. Вероятно, целиакией страдает, примерно, 0,5 - населения Земли. Что указывает на гиподиагностку этого состояния, связанную с несовершенством ранее предложенных методов диагностики.
Связь повреждения поверхностного ворсинчатого эпителия слизистой оболочки тонкой кишки с развитием целиакии установлена уже давно, однако, окончательно механизм развития заболевания так и не выяснен. Согласно одной теории, при целиакии наблюдается недостаточность определенного кишечного фермента, который в норме расщепляет глютен (ферментативная теория). Это приводит к накоплению в просвете кишечника нерасщепленных продуктов и токсическим реакциям на поверхности слизистой оболочки. Но на сегодняшний день выделить этот фермент не удалось.
По иммунно-аллергической теории, изменение стенки кишки происходит из-
Симптомы целиакии и возраст пациентов, в котором они проявляются, очень разнообразны. У детей эти проявления зависят от того, когда ребенок начал употреблять глютен и от количества глютена в пище. Следует сказать, что чем дольше ребенок находится на грудном вскармливании, тем позже и легче у него проявляется целиакия. Во взрослом возрасте проявления целиакии зависят от того на сколько хорошо всасывает питательные вещества непораженный участок тонкой кишки.
Основным симптомом заболевания является нарушение пищеварения. Но болезнь может проявиться и по-
Симптомы целиакии (по Ф. Неттеру):
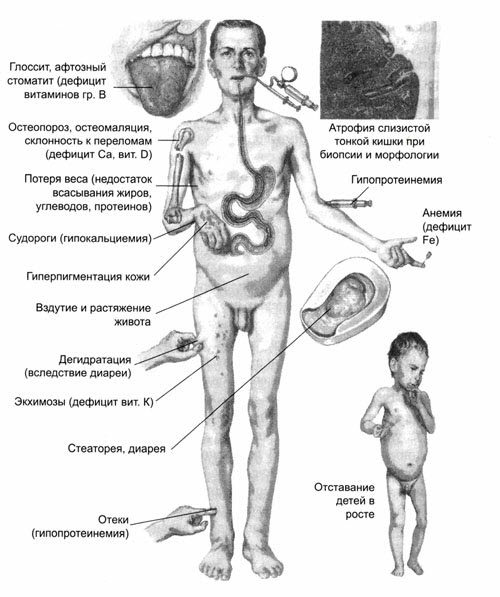
Признаки типичной целиакии подразделяются на 3 возрастные группы:
I Раннее детство, младше 2х лет.
-
-
-
-
-
-
-
-
-
-
-
-
II Детство.
-
-
-
-
-
-
III Взрослые.
-
-
-
-
-
-
-
-
-
-
-
-
-
Последние исследования показали, что субклинические и нетипичные формы целиакии составляют примерно половину всех случаев болезни, поэтому избыточная масса тела и отсутствие диареи не исключают возможность целиакии у взрослых. У некоторых людей может не быть никаких очевидных симптомов целиакии. Как уже упоминалось ранее, это связано с тем, как хорошо всасывает питательные вещества непораженный участок тонкой кишки. Однако у больных, временно не имеющих симптомов заболевания, риск развития осложнений не меньший.
Осложнения и причины смерти больных целиакией
- Тяжелые нарушения питания, вплоть до кахексии
- Злокачественные опухоли: злокачественная Т-
клеточная лимфома и неходжкинские лимфомы тонкой кишки (встречаются в 50- 114 раз чаще), рак тонкой кишки (в 83- 250 раз чаще), рак пищевода (в 20- 380 раз чаще, чем в общей популяции) - Множественные изъязвления тонкой кишки
- Кишечные кровотечения
- Остеопороз, анемия, аутоиммунные заболевания и др.
При длительном течении без лечения целиакия приводит к бесплодию (как у женщин, так и мужчин), ранней менопаузе, повышается вероятность не вынашивания беременности. К неврологическим осложнениям относятся церебральная дегенерация, полинейропатия, миопатия, церебральная кальцификация. Тяжелый синдром мальабсорбции влечет за собой развитие остеопороза, патологических переломов. Опасным осложнением является язвенный еюнит с кровотечениями и перфорацией. Целиакия повышает риск развития таких неоплазий, как лимфомы (злокачественный гистиоцитоз кишечника, неходжкинские лимфомы, Т-
Диагностика целиакии
Диагностика целиакии основанная только на выявлении клинических проявлений, практически невозможна, в связи с большим их разнообразием и неспецифичностью. Заболевание может быть распознано и подтверждено с помощью выявления характерных серологических маркеров и обнаружения характерных морфологических изменений в слизистой оболочке тонкого кишечника.
Первичный диагноз целиакии основывается на выяснении семейного анамнеза по целиакии, непереносимости злаковых, иммуноферментном определении серологических маркеров (кровяных антител) целиакии. Однако у детей до пяти лет серологические исследования не показательны, так как у них еще нет устойчивых антител (слишком слабый иммунитет), хотя внешние признаки заболевания могут быть и на лицо.
Обязательные методы:
- Выяснение семейного анамнеза по целиакии, непереносимости злаковых
- Серологическое определение антител: антиглиадиновых антитела (АГА IgA и IgG), эндомизиальных антител (ЭМА IgA), антител к тканевой трансглютаминазе (tTG)
- Эндоскопия и биопсия тонкого кишечника с последующим гистологическим исследованием
- Видеокапсульная эндоскопия
Дополнительные методы (по показаниям):
- Печеночные пробы
- Общий белок и белковые фракции
- Глюкоза крови (гликозилированный гемоглобин)
- Электролиты и микроэлементы сыворотки крови
- Фекальная эластаза 1
- УЗИ органов брюшной полости и щитовидной железы
- Колоноскопия
- Рентгенологическое исследование тонкой кишки (энтероклизис)
- Денситометрия костей для ранней диагностики остеопороза
Во всех случаях для верификации диагноза следует проводить ФЭГДС с морфологическим исследованием биоптатов, взятых из залуковичных отделов 12-
Вторым «золотым стандартом» диагностики является видеокапсульная эндоскопия. С помощью видеокапсульной эндоскопии может быть проведена визуализация тонкого кишечника на всей его протяженности для выявления не только характерной атрофической слизистой, но и скрытых источников кровотечения, новообразований, паразитов, болезни Крона и др.
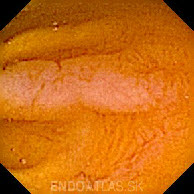
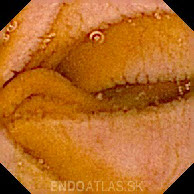
Повторная биопсия для подтверждения нормализации слизистой оболочки на фоне аглютеновой диеты может проводиться через 6-
Провокационный тест с глютеном используется в сложных диагностических случаях для проведения дифференциальной диагностики, его необходимость рассматривается индивидуально. В последнее время в трудных диагностических случаях для подтверждения диагноза целиакии проводят типирование НLА гаплотипов. Выявление НLА DQ8 и НLА DQ2 в 98% случаев свидетельствует в пользу целиакии.
Лечение целиакии
Лечение целиакии комплексное.
Основа лечения — пожизненное соблюдение аглютеновой диеты (исключается хлеб, сухари, печенье, кондитерские мучные и макаронные изделия, паштеты, колбасы). Больные хорошо переносят картофель, фрукты, овощи, кукурузную, рисовую и соевую муку, растительные жиры, мясо и рыбу и др. В мире налажен промышленный выпуск аглютеновых продуктов (фирмы "Dr. Shar" Италия, "Glutano" Германия, "Finax" Швеция, "Molias" Финляндия и др.)
При соблюдении аглютеновой диеты масса тела больных начинает восстанавливаться через 3 нед. Гистологические изменения в кишечнике начинают исчезать спустя 2-2,5 года. Одновременно с назначением аглютеновой диеты проводят симптоматическую терапию: витамины, препараты кальция, железа, ферментные препараты, пробиотики, массаж, гимнастика и др. Следует учитывать, что крахмал, содержащий следы глютена, может быть компонентом многих пищевых продуктов и лекарственных средств. Поэтому, при жёсткой диете, необходим контроль и за отсутствием крахмала в составе оболочек таблеток.
Прогноз при целиакии благоприятный при условии пожизненного соблюдения аглютеновой диеты. Неполное соблюдение диеты ведет к прогрессированию болезни и увеличивает риск возникновения осложнений, в частности, язвенного еюнита и злокачественных опухолей кишечника.
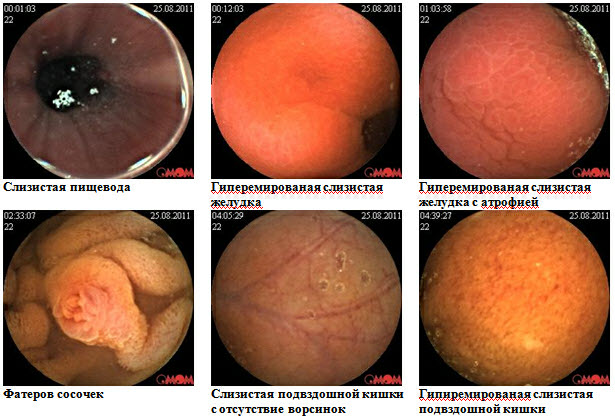
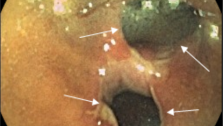
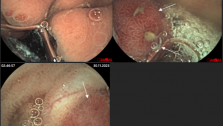
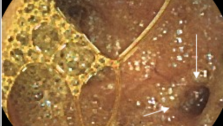
Клинический случай целиакии с применением в обследовании методики капсульной эндоскопии
Больной К.,34 года, находился на обследовании в проктологическом отделении Киевской областной клинической больницы с диагнозом при направлении Хронический энтероколит неясной этиологии.
Из анамнеза: болеет 2-2,5 года, когда начали беспокоить боли в животе, частый жидкий стул 2-4 р/сутки, иногда чаще ,немотивированная слабость, раздражение, похудение на 5кг, в связи с данным состоянием у пациента возникли проблемы в профессиональной деятельности, в отношениях с колегами и родными. Начало заболевания связывает с перенесенным эмоциональным потрясением. Обследовался на протяжении последних 6 месяцев (ФЭГДС, ФКС, ректороманоскопия, ирригография, бакпосев кала, общеклинические лабораторные исследования). По данным вышеприведенных параклинических исследований у больного эрозивная гастропатия, эритематозная дуоденопатия, дуодено-
Учитывая данные обследований, нельзя исключить глютеновую энтеропатию. Назначена безглютеновая диета . Мониторинг клинической эффективности: незначительное улучшение уже через 10 дней, что выразилось в ликвидации болевого синдрома. Через 2 месяца больной прибавил в весе 3кг, стул нормализовался - 2р/сут, оформленный, без патологических примесей, отмечает значительное улучшение общего состояния, возвращение прежней работоспособности.