Актуальность проблемы рака прямой и ободочной кишки
Рак прямой и ободочной кишки (колоретальный рак) сегодня можно без преувеличения обозначить как проблему мирового масштаба.
Известно, что на 1-м месте по заболеваемости, среди мужчин, стоит рак легкого, среди женщин – рак молочной железы. Колоректальный рак постепенно выходит на 2-е место, имея тенденцию к непрерывному росту заболеваемости. Эта тенденция особенно выражена в индустриально развитых странах. Являясь центром современного глобализованного мира, они вовлекают в свою орбиту страны с менее развитой економикой навязывая им в числе многих факторов свой, „индустриальный” образ жизни. Одной из характеристик такого образа жизни является питание. Именно с его особенностями большинство учених связывают быстрый рост заболеваемости и смертности от колоректального рака.
Приведем некоторые данные, позволяющие представить масштаб проблемы. Так, по данным ВООЗ, ежегодно в мире регистрируется около одного миллиона новых случаев больных КРР, при этом более 150 тысяч случаев заболевания приходится на США. В этой стране ежегодно от КРР умирает 55 тысяч больных. В США смертность от КРР находится на 3 месте. Подобная картина отмечается и в странах Европейского Союза, Российской Федерации, где уровень заболеваемости составил в 1997 году 16,2 на 100 тысяч населения. В крупных мегаполисах (Москва, Санкт-Петербург) заболеваемость составляет 30,3 и 33,6 случаев. Экономические потери от лечения больных КРР в США составляют 6,5 миллиарда долларов в год. Среди других локализаций злокачественных опухолей КРР имеет очень высокие темпы роста, по которым находится на 2 месте в мире.
В Украине, в 2003 году, зарегистрированный показатель заболеваемости КРР - 38 случаев на 100 тисяч населения, что соответсвует европейским и мировым тенденциям. В чем причина такого стремительного роста этой патологии и почему возникает рак прямой и ободочной кишки? Ответ на этот вопрос находится в плоскости характера питания больных, условиях их жизни, определяемых стремительной урбанизацией и глобализацией технократического общества. КРР неравномерно распространён среди жителей планеты.
Так, в странах Западной Европы и США заболеваемость составляет 30-40 случаев на 100 тысяч населения, а в странах Африки и Азии – всего – 3-4 случая. И как показали дальнейшие исследования, дело здесь не в этническом факторе, среди эмигрантов из стран Азии и Африки заболеваемость раком прямой и ободочной кишки соответствует заболеваемости коренного населения этих стран. Какие же особенности питания отмечены в странах с высоким уровнем заболеваемости раком прямой и ободочной кишки? Это прежде всего избыточность потребления продуктов питания над потребностью человека, или проще говоря переедание. Установлено, что риск развития рака прямой и ободочной кишки повышается на 2,3% с каждыми 100 калориями, потребленными сверх нормы. Установлено, что большое значение при этом имеет и состав пищи – большую роль играет употребление животных жиров, мяса и клетчатки. Употребление животных жиров и мяса стимулирует развитие рака прямой и ободочной кишки, в то время как употребление клетчатки снижает риск заболеваемости.
Многими научными работами доказано, что избыток желчных кислот в кишечнике, возникший как реакция на животные жиры и белки, является строительным материалом для эндогенного синтеза канцерогенов. Большое значение в этом процессе имеет и микрофлора кишечника, которая из сапрофитной (при питании преимущественно богатом клетчаткой) становится патогенной анаэробной (при питании, содержащем животные белки и жиры). Продукты распада белков, желчные кислоты и анаэробная микрофлора кишечника, которая интенсивно их разрушает, и являются главными составляющими эннного синтеза канцерогенов. Доказано значение наследственной предрасположенности к возникновению рака прямой и ободочной кишки. Современная генетика выделяет ряд генов, высокая экспрессия которых в клетках слизистой оболочки толстой кишки, позволяет определять неблагоприятный прогноз для возникновения рака прямой и ободочной кишки. Канцерогенные соединения приводят к мутациям генов, в частности гена АРС (аденоматозного полипоза кишечника), а в дальнейшем МСС (мутированного колоректального ракового гена), группы ras-генов, что в конце концов и приводит к появлению клона атипичных клеток опухоли. Опухоль развивается медленно, проходя стадию аденоматозного полипа с последующим, достаточно длительным процессом малигнизации.
Большое значение имеют размеры, и морфологическое строение аденоматозных полипов. Так, по морфологической структуре выделяют тубулярные, тубулярно-ворсинчатые и ворсинчатые (вилезные) аденомы. Количество малигнизированных аденом при этом соответственно составляет 5% , 23% и более 40-45% соответственно. Индекс малигнизации одиночных полипов составляет 2-4%, множественных (более 2) – 20%. Такое же значение имеет и
размер опухоли: так при размере ворсинчатой опухоли до 1см частота озлокачествления составляет около 10%, а при размере более 2 см – 53%.
Факторы риска в заболеваемости раком прямой и ободочной кишки
На сегодняшний день выделены факторы риска заболевания колоректальным раком. Это:
- Возраст пациентов старше 50 лет;
- Особенности питания;
- Генетические синдромы – диффузный семейный полипоз, синдром Гарднера-Тернера, синдром Пейтца-Эгерса, болезнь Тюрка;
- Наличие аденом ободочной кишки;
- Язвенный колит;
- Болезнь Крона;
- Наличие в анамнезе КРР у родственников, ранее перенесенный рак молочной железы и/или женских половых органов.
У больных с хроническими воспалительными заболеваниями прямой кишки, особенно с язвенным колитом, частота рака прямой кишки значительно выше, чем в общей популяции. На степень риска возникновения рака влияют длительность и клиническое течение заболевания. По данным литературы, риск возникновения рака прямой кишки при длительности заболевания до 5 лет состави от 0 до 5 %, до 15 лет – 1,4 – 12%, до 20 лет 5,4 – 20 %, до 30 лет – 50%.
Скрининг в диагностике рака прямой и ободочной кишки
Принцип онкологии – чем раньше выявлен опухолевый процесс, тем эффективнее его лечение, в полной мере относится и к КРР. На ранних стадиях развития аденоматозные полипы и колоректальные карциномы являются безсимптомными. Наиболее доступным, дешевым и простым методом их выявления служит гемоккультный тест или исследование кала на скрытую кровь. Он основывается на том, что колоректальные карциномы травмируются и выделяют в просвет кишки кровь, которая часто не определяется макроскопически, но может быть определена специальными методами исследования – гемокульттестом. Исследования формально здорового населения показывают положительный гемоккультный тест у 3-6% обследованых. При этом рак выявляется в 10% cлучаев, а полипы – в 20-40%. Однако в 50-70 % случаев он бывает ложноположительным. Несмотря на низкую специфичность этого теста, массовое его использование, по мнению специалистов, может позволить снизить смертность от КРР на 30%. Себестоимость этого метода в США составляет 15 $.
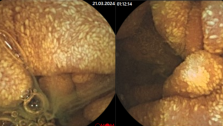
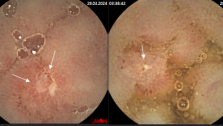
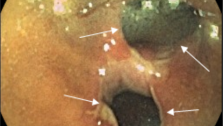
Другим методом ранней диагностики рака прямой и ободочной кишки является эндоскопическое исследование толстой кишки – колоноскопия. Этот метод позволяет выявить колоректальный рак в І стадии у 80 % больных. Своевременно предпринятая эндоскопическая эксцизия полипов, является профилактикой их малигнизации, а эндоскопическое лечение аденокарцином в I стадии приводит к 15-летней выживаемости у 90% больных. Американская ассоциация врачей рекомендует проведение гемоккультного теста 1 раз в год, а колоноскопию раз в 3-5 лет у лиц переступивших порог 50 летнего возраста. Современные методики видеоколоноскопии позволяют документировать все изменения со стороны слизистой оболочки толстой кишки и архивировать материал. Дальнейшее совершенствование колоноскопии привело к появлению хромоколоноскопии – методе, позволяющем выявлять на фоне окрашенной слизистой оболочки кишечника очень маленькие полипы – 0,1-0,2 см, которые не выявляются при обычной колоноскопии. Для удаления таких образований разработана методика эндоскопической мукозэктомии.
Еще одно направление в раннем выявлении рака прямой и ободочной кишки основано на определении РЕА – раково-эмбрионального антигена – пептида, выделенного из эмбриональных клеток желудочно-кишечного тракта. Было установлено, что его повышение (более 6 мкг/литр) отмечено у больных со злокачественными опухолями толстой кишки, матки, молочной железы. В исследованиях российских ученых было показано, что повышение уровня РЕА в крови было отмечено у 38% больных с полипами и увеличивалось по мере нарастания анаплазии и увеличения размеров опухоли.
Так при 1-2 стадиях (по классификации UICC) увеличение уровня РЕА было уже у 52% больных, а при 4 стадии – у всех больных. Определение РЕА нашло широкое применение в динамическом наблюдении за больными – резкое повышение его уровня в сыворотке крови больного находящегося под наблюдением свидетельствует о появлении рецидива заболевания и должно побуждать врача к его клинической и морфологической верификации.
Будущее в ранней диагностике колоректального рака очевидно будет принадлежать генетическому неинвазивному скринингу КРР, который основан на том, что клетки рака прямой и ободочной кишки выделяются с калом из которого их можно выявить и провести исследование мутантных генов (К-RAS, TP-53 и др.) в выделенной и умноженной с помощью полимеразной цепной реакции ДНК опухолевых клеток.
Реально же, КРР диагностируется в 3-4 стадиях (по классификации международного противоракового союза - UICC) в 70 % случаев, что требует признания ранней диагностики этого заболевания неудовлетворительной.
Клиника рака прямой и ободочной кишки
Наиболее характерными симптомами рака прямой кишки являются кишечные кровотечения, нарушения стула, боль в животе и тенезмы. Кишечное кровотечение, примесь крови к стулу или наличие скрытой крови отмечаются практически в у всех больных раком прямой кишки.
Выделение алой крови типично для рака анального канала и прямой кишки. Темная кровь более характерна для левой половины ободочной кишки. При этом кровь, смешанная с калом и слизью, является более достоверным признаком. При раке правой половины обычно наблюдается скрытое кровотечение, сопровождающееся анемией, бледностью кожных покровов и слабостью.
Нарушение стула, чаще в виде затруднения дефекации, характерно для поздних форм рака левой половины ободочной и прямой кишки. Иногда рак прямой кишки сразу проявляется острой кишечной непроходимостью, требующей срочного оперативного вмешательства.
При раке прямой кишки больные, как правило, жалуются на чувство неполного опорожнения или ложные позывы на дефекацию. Нередко абдоминальные боли отсутствуют, больных в основном беспокоят слабость, потеря аппетита, снижение массы тела. В поздних стадиях заболевания присоединяются гепатомегалия и асцит.
Диагностика рака прямой и ободочной кишки
У большинства пациентов с колоректальным раком жалобы больного являются той отправной точкой, с которой начинается его контакт с врачом. По меткому выражению одного из основоположников хирургии Пайера, «рак может быть выявлен тогда, когда он заподозрен». В современных условиях онконастороженность врачей общей сети, является обязательным фактором в диагностике колоректального рака. На сегодняшний день, при наличии жалоб на дисфункции со стороны желудочно-кишечного тракта, выделении крови из прямой кишки, больному должен быть предложен обязательный перечень обследований, который включает в себя физикальный осмотр с обязательным ректальным и вагинальным исследованием, назначение эндоскопических методов исследования (гастроскопии и колоноскопии), УЗИ органов брюшной полости и малого таза, рентгенографии легких. При выявлении опухоли толстой кишки, обязательным является ее морфологическая верификация. Для уточнения локализации опухоли, ее протяженности, степени стенозирования просвета кишки обязательным методом исследования остается и ирригоскопия.
Для рака прямой кишки очень важным является предоперационное стадирование, которое осуществляется с помощью трансректального УЗИ. При наличии подозрения или выявлении метастатического поражения печени и/или легких обязательным является выполнение компъютерной томографии (КТ).
Алгоритм диагностики рака прямой кишки:
- Анализ жалоб и анамнеза (следует помнить, что у лиц старше 50 лет риск возникновения рака прямой кишки очень высок)
- Клинические исследования
- Пальцевое исследование прямой кишки
- Ректороманоскопия
- Анализ кала на скрытую кровь
- Колоноскопия
- Ирригоскопия (при сомнительных данных колоноскопии или их отсутствии)
- Ультразвуковое исследование органов живота и малого таза
- Трансректальное УЗИ
- Биопсия обнаруженной опухоли
При анализе жалоб и анамнеза необходимо обращать внимание на особенности кишечной симптоматики. Для заболеваний прямой кишки характерна некоторая монотонность симптоматики. Большинство из них проявляются либо нарушениями дефекации, либо примесью крови и слизи к стулу, либо болью в животе или прямой кишке. Часто эти симптомы сочетаются между собой. Те же симптомы и даже в тех же сочетаниях наблюдаются у больных раком прямой кишки.
Нет ни одного специфического признака этого заболевания. Данное обстоятельство следует учитывать врачам всех специальностей, к которым могут обратиться больные с жалобами на кишечный дискомфорт. Любая кишечная симптоматика должна расцениваться как возможный признак рака прямой кишки, особенно у лиц старше 50 лет.
Большинство опухолей (до 70%) локализуется в дистальных отделах толстой кишки (прямая и сигмовидная), именно поэтому роль таких простых диагностических приемов, как пальцевое исследование, ректороманоскопия, нельзя преувеличить. Например, для выявления рака нижнеампулярного отдела толстой кишки практически достаточно одного пальцевого исследования. Для использования всех диагностических возможностей применяемых методик очень важна правильная подготовка прямой кишки и исследование. В противном случае возможны грубые диагностические ошибки.
Важным методом диагностики распространенности опухолевого процесса является ультразвуковое исследование. С его помощью устанавливается не только наличие отдалённых метастазов, но и степень местного распространения опухоли, а также наличие или отсутствие перифокального воспаления. Целесообразно использовать четыре вида ультразвукового исследования: чрескожный, трансректальный, эндоскопический, интраоперационный.
В случаях прорастания опухоли в окружающие органы и ткани рекомендуется компьютерная томография и ядерно-магнитный резонанс.
Классификация рака прямой и ободочной кишки
Для определения степени распространенности колоректальный рак классифицирован по стадиям. Наибольшего распространения на Украине получило стадирование колоректального рака по системе ТNM в 6-й редакции 2002 года.
По классификации ТNM рассматривают три критерия распространения опухоли:
- Т – распространение на стенку толстой кишки и окружающие ткани;
- N – распространение опухоли по лимфатическим путям, в частности метастатическое поражение лимфоузлов;
- М – наличие или отсутствие отдаленных метастазов.
Отмечают такие возможные варианты критерия Т:
- Тх – первичная опухоль не может быть оценена,
- Т0 – первичная опухоль не найдена,
- Тis – наличие внутриэпителиальной опухоли в том числе с инвазией базальной мембраны,
- Т1 – опухоль прорастает в подслизистый слой,
- Т2 – опухоль прорастает в мышечный слой,
- Т3 – опухоль прорастает в субсерозную ткань и серозную оболочку.
- Т4 – опухоль прорастает в висцеральную брюшину или врастает в окружающие органы.
Критерий N может иметь следующие значения:
- Nх – регионарные лимфоузлы не могут быть оценены;
- N0 – отсутствие метастазов в регионарных лимфоузлах;
- N1 – выявлены метастазы в 1-3 регионарных лимфоузлах;
- N2 – метастазы в 4-х или более регионарных лимфоузлах.
Критерий М может быть таким:
- Мх – не уточнено наличие отдаленных метастазов;
- М0 – отдаленные метастазы неопределяются;
- М1 – выявляются отдаленные метастазы;
Довольно распространенной классификацией КРР, которая часто используется в странах Евросоюза и США, является классификация по Дюксу, согласно которой выделяют 3 стадии опухолевого процесса, обозначаемые буквенными латинскими символами А, В, С D. Стадия А – опухоль не инфильтрирует серозной оболочки кишки, стадия В – опухоль прорастает в серозную оболочку, стадия С – опухоль с поражением регионарных лимфоузлов, независимо от степени прорастания опухоли в стенку кишки, стадия D – опухоль любых размеров при наличии отдаленных метастазов.
Осложнения
Наиболее частыми осложнениями рака прямой и ободочной кишки являются нарушение кишечной проходимости, вплоть до острой кишечной непроходимости, кишечные кровотечения, перифокальное воспаление и перфорации кишки, либо в зоне опухоли, либо так называемые дилятатические, из-за перерастяжения кишечной стенки при непроходимости. При правосторонней локализации у больных нередко возникает анемия из-за длительно продолжающихся кишечных кровотечений.
Все осложнения требуют соответствующего лечения, иногда срочных и даже экстренных оперативных вмешательств для спасения жизни больных, например, при диффузном кровотечении, острой кишечной непроходимости и перфорации. У больных с запущенными формами колоректального рака перечисленные осложнения могут сочетаться, значительно увеличивая риск и ухудшая прогноз хирургического лечения.
Профилактика осложнений состоит в своевременной ранней диагностике рака прямой кишки.
Смотреть также: