Гемморой: современная тактика лечения
Геморрой все еще остается наиболее частым заболеванием человека. Его распространенность достаточно высока и составляет 118-120 человек на 1000 взрослого населения, а удельный вес в структуре колопроктологических заболеваний колеблется от 34 до 41%.
Патогенез
Работами Л.Л. Капуллера, В.Л. Ривкина (1976) И.Г. Дацун, Е.П. Мельман (1986) Л. Шафик, М. Мохи-эль-Дин (1995) F.Stelzner (1963), W.Thompson (1976) Р. Naas и соавт. (1984) установлено, что в основе геморроя лежит патология кавернозных образований подслизистого слоя дистальной части прямой кишки, заложенных в процессе нормального эмбриогенеза.
На основании клинических данных, а также результатов патоморфологических и физиологических исследований мы пришли к заключению, что ведущими в патогенезе геморроя являются гемодинамический и мышечно-дистрофический факторы.В основе первого лежит дисфункция сосудов, приводящая к усиленному притоку артериальной крови и уменьшению оттока по кавернозным венам, что приводит к увеличению размеров кавернозных телец и развитию геморроидальных узлов.
Вторым ведущим фактором является развитие дистрофических процессов в продольной мышце подслизистого слоя прямой кишки и связке Паркса, расположенной в межсфинктерном пространстве анального канала. На наш взгляд, эти структуры образуют фиброзно-мышечный каркас внутренних геморроидальных узлов и удерживают их в анальном канале выше аноректальной линии. Под действием неблагоприятных факторов происходит увеличение размеров геморроидальных узлов, их смещение в дистальном направлении и в конечном итоге выпадение из анального канала. В основном эти нарушения происходят в группах высокого риска, к которым относятся люди, занимающиеся тяжелым физическим трудом, страдающие запорами, сидячих профессий.
Клиническая картина
Для геморроя традиционно характерны два основных симптома - кровотечение (51%) и выпадение узлов из анального канала (37%). При этом заболевании также отмечаются такие симптомы, как анальный зуд (9%), чувство дискомфорта в анальном канале (5%), выделения слизи (2%). Под маской геморроя, особенно при выделении крови из прямой кишки, нередко протекают такие заболевания, как полипы и колоректальный рак. Поэтому при любых проявлениях кишечного дискомфорта и особенно при выделении крови из прямой кишки необходимо проведение ее пальцевого исследования, ректоскопии, колоно- или ирригоскопии.
В зависимости от степени увеличения геморроидальных узлов и развития дистрофических процессов в удерживающем фиброзно-мышечном каркасе мы выделяем четыре стадии заболевания. Для первой стадии характерным признаком является выделение крови из анального канала без выпадения геморроидальных узлов. Вторая стадия характеризуется выпадением геморроидальных узлов с самостоятельным вправлением в анальный канал (с кровотечением или без него). Отличительной особенностью третьей стадии является необходимость ручного вправления геморроидальных узлов при выпадении (с кровотечением или без него).Четвертая стадия характеризуется постоянным выпадением узлов и невозможностью их вправления в анальный канал (с кровотечением или без него). По нашему мнению, эта классификация дает возможность в практической работе выбрать адекватный метод лечения.
Геморрой проявляется не только в виде хронического процесса, но и в остром приступе заболевания. Острый геморрой по клиническому течению мы разделяем на три стадии:
- Тромбоз наружных и внутренних геморроидальных узлов без воспалительного процесса.
- Тромбоз, осложненный воспалением геморроидальных узлов.
- Тромбоз геморроидальных узлов, осложненный воспалением подкожной клетчатки и перианальной кожи. Основой для развития острого геморроя является тромбоз геморроидальных узлов. Воспалительный процесс, развивающийся в узле и окружающих тканях, является его следствием.
Лечение
Безусловно, при остром геморрое показано консервативное лечение, но следует отметить, что его профилактика прежде всего заключается в нормализации деятельности пищеварительного тракта, лечении синдрома раздраженной толстой кишки, который встречается более чем у половины пациентов, заболевших геморроем.
Мы назначаем ферментные препараты, средства, влияющие на флору и перистальтику тонкой и толстой кишки, гидрофильные коллоиды, или, как их еще называют, пищевые волокна, на фоне регулярного потребления жидкости. В качестве их источника в нашей стране традиционно применяют отруби пшеничные, морскую капусту и льняное семя в их природном виде или в форме фармакологических препаратов. За рубежом чаще применяют семена и шелуху подорожника и льняное семя в виде таких препаратов, как агиолакс, файберлакс, нутриклинз и др., обладающих высокой водоудерживающей способностью. В нашу задачу не входит анализ медикаментозной терапии синдрома раздраженной толстой кишки. Однако регуляция консистенции кишечного содержимого и его транзита по толстой кишке является непременным условием не только профилактики, но и успешного лечения геморроя.
Консервативное лечение
Показанием для консервативного лечения являются начальные стадии хронического геморроя и острое течение заболевания. Этот вид терапии складывался из общего и местного лечения. Местное лечение направлено на ликвидацию болевого синдрома, тромбоза или воспаления геморроидальных узлов, а также кровотечения. Основой общего лечения являлось применение флеботропных препаратов, влияющих на повышение тонуса вен, улучшение микроциркуляции в кавернозных тельцах и нормализацию в них кровотока. В эту группу входит много препаратов, но, по нашему мнению, наиболее действенным в этой группе является детралекс. Лечение этим препаратом проведено 120 пациентам с острым геморроем. По сравнению с группой пациентов, принимающих плацебо, болевой синдром в основной группе уменьшился в 83% случаев. Выпадение узлов уменьшилось у 81% человек, а кровоточивость геморроидальных узлов - у 91 %. В этой же группе почти в 2 раза отмечено уменьшение частоты и количества приема ненаркотических анальгетиков. У 98% пролеченных пациентов после проведения подобного лечения отмечено стихание воспалительных явлений, а частота ежегодных обострений уменьшилась в 2,2 раза. Лечение этими препаратами позволяет более чем в 2 раза уменьшить продолжительность обострений и в 1,5 раза снизить среднюю тяжесть обострении.
При выборе местного лечения острого геморроя необходимо учитывать превалирование одного из симптомов -боль, тромбоз, распространенность воспалительного процесса и наличие деструктивного компонента. При кровотечении следует четко оценить величину кровопотери, его активность и выраженность постгеморрагической анемии.
Болевой синдром при геморрое чаще связан с ущемлением тромбированного геморроидального узла или возникновением острой анальной трещины. Поэтому для устранения болевого синдрома показано применение ненаркотических анальгетиков и местных комбинированных обезболивающих препаратов. Для местной терапии геморроя мы применяем такие препараты, как ауробин, ульрапрокт, проктогливенол и др. Из этой группы выделяется своей эффективностью новый препарат нефлюан, содержащий высокую концентрацию лидокаина и неомицина.
Тромбоз геморроидальных узлов является показанием к применению антикоагулянтов местного действия. К этой группе препаратов относятся гепариновая и троксевазиновая мази, амбенат, гепатромбин Г.
В качестве препарата для местного лечения геморроя особенно зарекомендовал себя гепатромбин Г. Препарат состоит из трех компонентов и содержит прямой антикоагулянт гепарин, глюкокортикоидный гормон преднизолон и анестетик полидоканол. Каждый компонент препарата оказывает свое благотворное действие при тромбозе геморроидальных узлов. Гепарин, нарушая переход протромбина в тромбин, при местном применении препятствует образованию тромбов, кроме того, он обладает противовоспалительным и противоотечным действием. Преднизолон оказывает мощное противовоспалительное действие при местном применении, уменьшая отек, зуд и чувство жжения. Полидоканол оказывает местное анестезирующее действие, по силе равное лидокаину, но в отличие от последнего полидоканол реже вызывает аллергические реакции.
В 70-80% наблюдений тромбоз геморроидальных узлов осложняется их воспалением с переходом на подкожную клетчатку и перианальную область. При этом указанные препараты применяются в сочетании с водорастворимыми мазями, обладающими мощным противовоспалительным действием. К ним относятся левасин, левомеколь, мафинид.
Кровотечение является одним из основных симптомов геморроя. Непрекращающееся кровотечение в течение 1 ч является признаком острого процесса. Для его устранения можно применять свечи, содержащие адреналин. Помимо этого применяют такие местные гемостатические материалы, как адроксон, берипласт, тахикомб, спонгостан, состоящие из фибриногена и тромбина. При введении в анальный канал они рассасываются, образуя фибриновую пленку. Ряд авторов (М.А. Камалов, 1988 А.М. Коплатадзе и соавт., 1989 В.В. Ставицкий и соавт., 1993 К. Еu и соавт., 1994) при остром геморрое рекомендуют проводить хирургическое вмешательство в объеме геморроидэктомии. По нашему мнению, это вмешательство возможно производить либо до развития воспалительного компонента, в первые часы после начала заболевания, либо в отсроченном порядке. В ГНЦ колопроктологии после проведения активной противовоспалительной терапии через 5-7 дней после стихания воспалительного процесса 690 пациентам проведена геморроидэктомия. У 97% пациентов получен хороший результат. При этом не отмечено увеличение числа послеоперационных осложнений.
Малоинвазивные методы лечения геморроя
В последние годы в связи с развитием новых технологий в медицинской промышленности, созданием новых препаратов все большее распространение получают так называемые малоинвазивные способы лечения геморроя, вполне пригодные для применения в амбулаторных условиях. К ним относятся склеротерапия, инфракрасная фотокоагуляция геморроидальных узлов, лигирование латексными кольцами, электрокоагуляция и др.
В большинстве стран Америки и Европы типичную геморроидэктомию в настоящее время выполняют лишь у 17-21% пациентов, а у остальных применяют малоинвазивные способы лечения (A. Neiger, 1992 М. Cormann и соавт., 1994 Н. Abcarion и соавт., 1994). В то же время в России наиболее распространенным способом лечения является геморроидэктомия, выполняемая у 75% пациентов, а малоинвазивные способы применяют лишь у 3%.
Склерозирующее лечение и инфракрасную фотокоагуляцию мы проводили у больных с начальными стадиями геморроя с преобладанием симптомов кровотечения. Лигирование геморроидальных узлов латексными кольцами мы проводили в поздних стадиях геморроя, для которых основным симптомом является выпадение геморроидальных узлов. Противопоказанием для проведения малоинвазивных способов лечения является тромбоз геморроидальных узлов, острый и хронический парапроктит, анальная трещина и другие воспалительные заболевания анального канала и промежности.
Эти виды лечения мы провели 870 пациентам. Среди них женщин было 42%, мужчин - 58%. Длительность заболевания варьировала от 1,5 до 23 лет и в среднем составила 7,5±0,8 лет. Возраст пациентов колебался от 24 до 78 лет и в среднем составил 46,3±2,1 года. Большей части (84,7%) пациентов со второй и третьей стадией заболевания проведены малоинвазивные способы лечения.
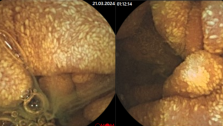
В начальных стадиях геморроя показано применение инфракрасной фотокоагуляции геморроидальных узлов.Для фотокоагуляции мы применяли аппарат «Инфратон МВВ-АТ» (Германия), состоящий из инфракрасного фотокоагулятора и жесткого кварцевого световода. Сфокусированный отражателем световой поток от галогеновой лампы направляется в световод. Через аноскоп наконечник световода подводится к геморроидальному узлу до контакта с ним. Тепловой поток энергии, проходящий через световод, коагулирует поверхность геморроидального узла. Такую коагуляцию проводят в 2-6 местах ближе к его ножке. В результате воздействия теплового потока происходит коагуляция стенки сосудистой ножки геморроидального узла с последующим его склерозом и облитерацией просвета.
Результаты лечения оценивали как хорошие, удовлетворительные и неудовлетворительные. Критерием хорошего результата мы считали прекращение кровотечения, выпадения геморроидальных узлов и обострения заболевания. Удовлетворительным результатом считали уменьшение размеров узла, сокращение частоты обострения геморроя и прекращение кровотечения. Под неудовлетворительным результатом мы подразумевали кратковременный эффект и ранний рецидив заболевания.
Инфракрасная фотокоагуляция применена у 120 пациентов с первой - второй стадией геморроя с преобладанием кровотечения. Противопоказанием для этого метода является тромбоз геморроидальных узлов, а также воспалительные заболевания анального канала и промежности. У 78,3% получен хороший результат. У 2% пациентов после коагуляции отмечен болевой синдром и тромбоз геморроидальных узлов, который был купирован консервативными мероприятиями (ненаркотические анальгетики, противовоспалительные свечи, физиопроцедуры).
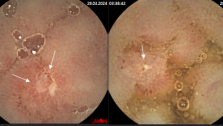
Склерозирующее лечениегеморроя использовано у 190 человек. В качестве флебосклерозирующих препаратов мы применяли 3% растворы тромбовара и этоксисклерола. По механизму действия они являются детергентами, т.е. после их введения в просвет геморроидального узла происходит денатурация белков оболочки артериовенозных шунтов, тромбоз узла с последующей облитерацией его просвета.
Склерозирующее лечение геморроя выполнял врач-колопроктолог в амбулаторных и стационарных условиях. Суть метода заключается в том, что шприцем с двумя проушинами и длинной иглой с ограничителем у ее острого края при помощи аноскопа с осветителем в просвет геморроидального узла ближе к его ножке вводят 1,5-2 мл склерозирующего препарата. Одновременно введение препарата возможно не более чем в два геморроидальных узла, так как при введении большего количества препарата развивается выраженный болевой синдром. При необходимости повторный сеанс проводят не ранее чем через 12-14 дней после стихания воспалительного процесса.
При первой и второй стадии заболевания после склеротерапии число хороших результатов достигло 85-71%. При поздних стадиях хорошие результаты получены у 52-26% пациентов. Соответственно в третьей и четвертой стадии неудовлетворительные результаты получены 31-62% наблюдений.
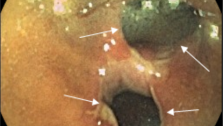
Достаточно эффективным малоинвазивным способом лечения геморроя является лигирование геморроидальных узлов латексными кольцами.Этот вид лечения производят в основном при поздних стадиях заболевания. Методика дотирования заключается в том, что через аноскоп с осветителем при помощи вакуумного или механического лигатора Karl Storz, Германия) набрасывают латексное кольцо на внутренний геморроидальный узел, который отторгается вместе с латексной лигатурой на 7-9-й день. На месте отторжения геморроидального узла формируется его культя, покрытая соединительной тканью.
Мы провели лигирование внутренних геморроидальных узлов латексными кольцами у 340 пациентов. Все процедуры проведены амбулаторно. Результаты лечения прослежены в течение 2 лет у 320 (94,196) пациентов. Установлено, что в 87,7% произошло полное купирование всех симптомов заболевания. При второй стадии лигирование проведено у 167 (49,3) пациентов с хорошими результатами у 151 (90,4%) человека. При третьей и четвертой стадии заболевания хорошие результаты получены в 87,9 и 84,5 случаев соответственно.
Таким образом, правильно выбранные показания для лигирования внутренних геморроидальных узлов позволили получить хороший результат лечения у 87,7% наблюдений.
Оперативное лечение
В настоящее время в нашей стране и за рубежом большая часть колопроктологов при геморрое выполняет операцию, направленную на иссечение трех геморроидальных узлов (А.Н. Рыжих, 1968 ВД. Федоров и соавт, 1984 ВЛ. Ривкин и соавт., 1994 А. Neiger, 1990 М. Cormann, 1994 М. Pescatori, 1995). Эта операция, предложенная Миллиганом и Морганом (1934) в 30-х годах нашего столетия, продолжает модифицироваться до настоящего времени. В последние годы в нашей стране и за рубежом применяют в основном три разновидности операций. Первая - этозакрытая геморроидэктомия с восстановлением слизистой оболочки анального канала кетгутовыми швами. Этот вид оперативного вмешательства мы в основном применяем при геморрое 3-4-й стадии при отсутствии четких границ между наружными и внутренними геморроидальными узлами. Вторую методику -открытую геморроидэктомию,при которой наружные и внутренние геморроидальные узлы удаляют единым блоком при помощи коагуляционного ножа с перевязкой ножки узла кетгутовой нитью и оставлением открытой раны анального канала - выполняют у пациентов с теми же стадиями заболевания, осложненных анальной трещиной или парапроктитом. Третьей разновидностью являетсяподслизистая геморроидэктомия,выполняемая по типу пластической операции А.Parks (1956). В отечественной литературе мы вообще не встретили работ, посвященных использованию этого способа лечения геморроя.
Нами разработана модификация подслизистой геморроидэктомии. Преимущества этой операции заключаются в том, что слизистая оболочка анального канала не иссекается вместе с геморроидальным узлом, а рассекается дугообразными разрезами, после чего из подслизистого слоя острым путем при помощи коагулятора выделяют узел, перевязывают его ножку, узел отсекают, оставляя культю удаленного узла в подслизистом слое. Дугообразные разрезы позволяют без деформации полностью восстановить слизистую оболочку анального канала и укрыть ею культю узла. Особенностью этой операции является кропотливость вмешательства и повышенная кровоточивость тканей. Поэтому мы выполняем эту операцию только с высокочастотным электрокоагулятором с игольчатыми и шаровидными электродами.
Каждая операция имеет свои преимущества и недостатки. Так, закрытая геморроидэктомия привлекает отработанностью техники, простотой и надежностью. В то же время после подобной операции у большинства оперированных пациентов отмечается выраженный послеоперационный болевой синдром, регистрируется большое число дизурических расстройств. Преимуществами открытой геморроидэктомии является простота выполнения операции, невыраженный послеоперационный болевой синдром. Недостатки этой методики - длительное заживление и кровоточивость раны. Сложность технического исполнения подслизистой геморроидэктомии, длительность и кропотливость самой операции компенсируется кратковременным и невыраженным болевым синдромом, незначительным числом дизурических расстройств и достаточно кратковременным периодом реабилитации этих больных.
В последние годы в печати появились сообщения оприменении циркулярных степлеровдля выполнения операции по поводу геморроя. Впервые эта операция предложена итальянским профессором Лонго. Ее суть заключается в циркулярном пересечении слизистой оболочки прямой кишки и сосудов, питающих геморроидальные узлы, ликвидации выпадения. В России только начинает накапливаться опыт этих операций.
Лечение геморроя в зависимости от стадии заболевания
У пациентов спервой стадией показаны: консервативное лечение с флеботропными препаратами, а именно детралексом, инфракрасная фотокоагуляция и склеротерапия.
Привторой стадиивозможно проводить инфракрасную фотокоагуляцию, склеротерапию, лигирование геморроидальных узлов латексными кольцами и консервативную терапию.
Притретьей стадиизаболевания лучше проводить лигирование или при отсутствии границ между наружными и внутренними геморроидальными узлами - геморроидэктомия. При противопоказаниях к хирургическому вмешательству следует проводить лигирование геморроидальных узлов латексными кольцами или консервативную терапию в качестве поддерживающего лечения.
Отметим, что если консервативное лечение острого и хронического геморроя может осуществляться врачами общей практики, то малоинвазивные методы должны выполняться только врачом-колопроктологом в амбулаторных, реже в стационарных условиях. Хирургическое вмешательство - геморроидэктомия - также должно производиться в специализированных стационарах.
Таким образом, выбор метода лечения геморроя в зависимости от его стадии и выраженности симптоматики, применение консервативной терапии, малоинвазивных методов как в самостоятельном исполнении, так и в комбинации друг с другом или с хирургическими способами позволяют достичь хороших результатов у 88,9% пациентов.