Колоноскопия
Колоноскопия — это диагностическая медицинская процедура, во время которой врач-эндоскопист под наркозом осматривает и оценивает состояние внутренней поверхности толстой кишки при помощи специального зонда (колоноскопа).
Колоноскопия (фиброколоноскопия (ФКС), видеоколоноскопия (ВКС)) является «золотым» стандартом обследования прямой и толстой кишки.
Стоимость колоноскопии в Отделении проктологии КОКБ (г. Киев) можно найти в разделе «Цены».
Колоноскопия (фиброколоноскопия (ФКС), видеоколоноскопия (ВКС)). Колоноскопия является самым информативным и наиболее достоверным методом в диагностике доброкачественных и злокачественных новообразований, неспецифических воспалительных заболеваний толстой кишки неспецифический язвенный колит, болезнь Крона и др.) и в 90% случаев позволяет осмотреть кишку на всем протяжении. После сорока лет рекомендуется проходить колоноскопию с частотой один раз в год. Во время проведения видеоколоноскопического исследования или манипуляции пациент вместе с доктором имеет возможность наблюдать за ходом всего процесса на экране. При необходимости, получить видеозапись проведенного обследования на любом носителе информации.
Колоноскопия может нести как сугубо диагностическую цель (визуальная оценка состояния слизистой оболочки кишки, хромоколоноскопия, эндосонография, биопсия, пункции подозрительных участков и образований), так и являться самостоятельным способом эндоскопического лечения (полипэктомии, туморэктомии, мукозэктомии, остановка кровотечений, извлечение инородных тел, толстокишечные стентирования и пр.).
Аппаратура
Колононоскоп – аппарат, представляющий собой тонкий, гибкий, управляемый зонд длиной от 1,4 до 2,0 м. Различают два типа колононоскопов: фиброколоно- и видеоколоноскопы. В случае фиброколоноскопа изображение передаётся от источника посредством оптического волокна. Механизм передачи в данном случае обуславливает погрешность в получаемом изображении и цвете. Кроме того, следует отметить отсутствие у фиброколоноскопов функций увеличения, УЗИ – сканирования, наличие только одного рабочего канала, а также высокий процент возможности повреждения оптоволокна. Поэтому в настоящее время начали широко использоваться видеоколоноскопы. Это поколение снабжено микро-видеокамерами на конце (дистальная часть) которые заменили оптоволокно. Вся снимаемая видеоинформация передаётся на матрицу, где она оцифровывается и транслируется на монитор. К видеопроцессору возможно подключение аппаратов, фиксирующих информацию (видеомагнитофон, принтер, DVD-проигрыватель/рекордер). Видеоколоноскопы могут иметь до двух инструментальных каналов, изменяемую жесткость, регулировки ксенонового осветителя, 160 – кратное увеличение, и возможность использования УЗС (ультразвуковой сканер). Последний имеет очень важное значение в диагностике онкологических процессов.
Показания к колоноскопии
1. Наличие тревожных клинических симптомов:
- Выделение крови из прямой кишки;
- Выделение слизи из прямой кишки;
- Нарушения стула (поносы или запоры);
- Боль в животе, вздутие живота;
- Немотивированное повышение температуры тела, слабость, утомляемость.
2. Наличие тревожных результатов лабораторно-инструментальных исследований:
- Изменения при рентгенологическом исследовании, КТ, УЗИ, капсула;
- Изменения в анализе крови (снижение гемоглобина, повышение СОЭ);
- Повышение специфичных онкомаркеров;
- Лабораторное выявление скрытой крови в кале.
3. Для исключения опухоли толстой кишки при:
- Полипах желудка;
- Полипах прямой кишки;
- При подготовке к гинекологической операции (эндометриоз, опухоли яичников, матки и пр).
4. Если пациент относится к группе риска (плановое наблюдение, проводится ежегодно):
Методика проведения колоноскопии в нашей клинике
В большинстве случаев колоноскопия переносится пациентами удовлетворительно. Обеспечение комфортности или максимальное снижение болезненных ощущений осуществляется рядом как субъективных так и объективных факторов.
Во-первых, пациент информируется о методике исследования и возможном дискомфорте, и, как результат, четко следуя инструкциям врача и медицинской сестры, минимизирует неприятные ощущения. Во-вторых, осуществляется введение перед исследованием спазмолитиков и обезболивающих препаратов, что обеспечивает расслабление мышц кишечной стенки. Также значительно снижает неприятные ощущения и риски возможных осложнений применение врачом специальной «ротационной» методики, а также использование нами самого современного эффективного оборудования.
У пациентов со спаечной болезнью брюшной полости, интенсивным воспалительным процессом кишечника, а также пациентов с низким порогом болевой чувствительности в нашей клинике возможно проведение колоноскопии с обезболиванием. Соблюдение необходимых стандартов дезинфекции исключает риск инфицирования в ходе процедуры.
Колоноскопия в отделении проктологии Киевской областной клинической больницы осуществляется в колоноскопическом кабинете, оборудованном двуканальным (операционным) видеоколоноскопом Olimpus Evis Exera T160L, как стационарным пациентам, так и амбулаторно. Перед обследованием пациенту необходимо снять с себя всю одежду ниже пояса, включая нижнее белье. Пациент обеспечивается специальным одноразовым бельем. Методика колоноскопии заключается в проведении аппарата через анус к куполу слепой кишки при умеренной подаче воздуха для раздувания кишки. После исследования воздух из кишки аспирируется через специальный канал, после чего ощущение раздувания в животе проходит. Далее проводя аппарат по изгибам кишки специальными винтами повторяется её траектория. Оптимизация продвижения колоноскопа по кишке осуществляется ручным контролем аппарата через переднюю брюшную стенку, а также поворачиванием пациента на спину, правый или левый бок. У пациентов со спаечными процессами в брюшной полости могут возникнуть болевые ощущения, для их устранения перед манипуляцией вводятся спазмолитические средства. Пройдя всю длину толстой по пути «вперёд», аппарат не просто извлекается, а продолжается осмотр «на выходе». Результаты обследования фиксируются врачом на бумажных и электронных носителях.
Наличие двуканального (операционного) видеоколоноскопа позволяет в нашей клинике выполнять помимо скрининговых обследований выполнять также дигностические и оперативные вмешательства, такие как:
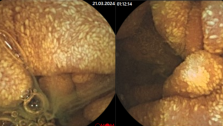
1. Хромоколоноскопия.
Суть методики заключается в применении дополнительного окрашивания слизистой толстой кишки специальными красителями (метиленовым синим, толуидиновым синим, индигокармином и другими) для выявления и визуального определения границ участков дисплазии, атипии эпителия слизистой толстого кишечника, плохо различимых при обычном осмотре. Это позволяет на очень ранней стадии обнаружить предопухолевые и опухолевые изменения, оценить истинные размеры опухолевого поражения и прицельно взять биопсию. Завершается исследование прицельной биопсией с выявленных патологических участков.
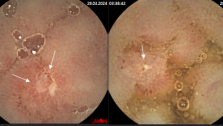
2. Биопсия подозрительных участков и образований с помощью щипчиков или петли, а также прицельные биопсии после хромоколоноскопии. Суть методики: через канал аппарата вводятся в просвет кишки миниатюрные щипцы, выбирается положение дистального конца по отношению к биоптируемому участку, проводится открытие щипцов, заглубление их в ткани и отщипывание небольшого участка (до 5 мм.). Манипуляция безболезненная, выполняется достаточно быстро.
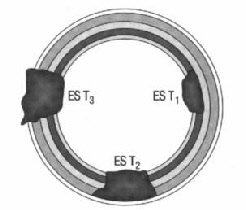
3. Ультразвуковое сканирование – УЗС (эндосонография). На схематических рисунках показано: слои кишки и зона отражения(снизу) и примером проростания опухоли в слои кишечной стенки(верхний).
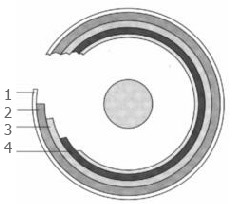
1. Мышечная оболочка. 2. Подслизистая основа. 3. Слизистая оболочка. 4. Зона отражения ультразвука.
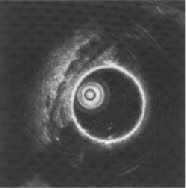
На фотографии слева показана нормальная эндосонографическая картина кишечной стенки. Используется данный метод для определения cтепени воспаления в кишечной стенке, степени инвазии (прорастания) при онкологических процессах, наличие изменённой (онко) ткани при доброкачественном процессе.
3. Диагностические и лечебные пункции образований, слизистой оболочки и подслизистого слоя.
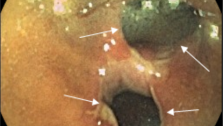
4. Полипэктомии с помощью одной или двух (при больших полипах на длинных ножках) диатермических петель.
5. Эндоскопические клипирования с целью гемостаза, укрытия обширных дефектов слизистой оболочки.
6. Мукозэктомии. Суть методики заключается в удалении ограниченного участка пораженной слизистой оболочки (дисплазия слизистой, полипы на широком основании, стелющиеся ворсинчатые аденомы и др.) после проведения хромоколоноскопии и гидросепаровки тканей с помощью диатермической петли или двух эндоскопических инструментов.
7. Туморэктомия – эндоскопическое удаление опухолей толстой кишки на ранних стадиях их развития с помощью нескольких эндоскопических инструментов. Данные вмешательства возможны после четкого предоперационного стадирования опухоли, которое осуществляется с помощью применения эндосонографии – метода, позволяющего определить степень инвазии опухолевого процесса в слои кишечной стенки.
8. Эндоскопическое стентирование. Суть методики заключается в восстановлении проходимости толстой кишки путем проведения, установки и раскрытия толстокишечного стента с целью паллиативного лечения или для обеспечения предоперацирнной підготовки пациентов со злокачественной колоректальной обструкцией.
Дифференциальная диагностика и верификация заболеваний толстого кишечника с помощью колоноскопии.
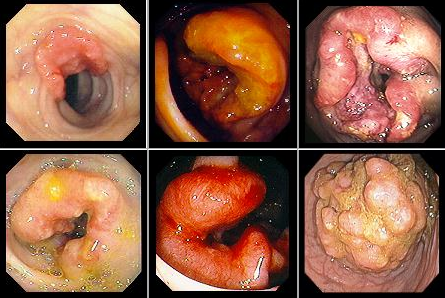
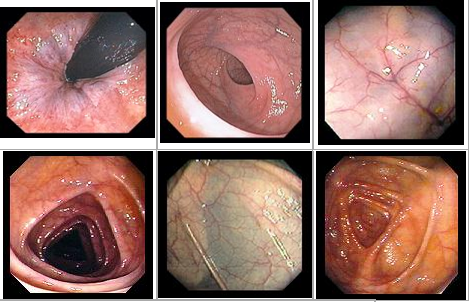
Нормальная эндоскопическая картина кишечника
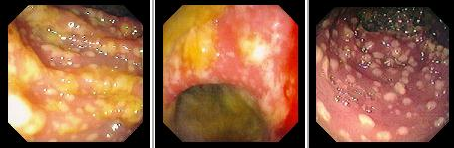
Псевдомембранозный колит
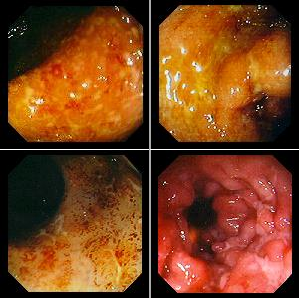
Неспецифический язвенный колит (НЯК)
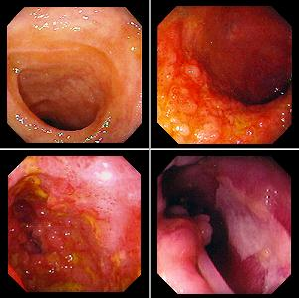
Болезнь Крона
Ворсинчатые аденомы
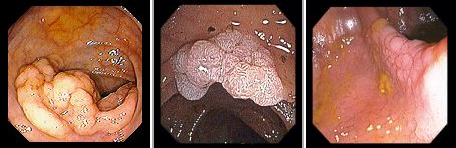
Аденоматозные полипы

Злокачественные опухоли толстой кишки