Рак прямої кишки
Рак прямої та ободової кишки (колоретальний рак) сьогодні можна без перебільшення позначити як проблему світового масштабу.
Відомо, що 1-е місце за захворюваністю серед чоловіків посідає рак легенів, серед жінок — рак молочної залози. Колоректальний рак поступово виходить на 2-е місце, маючи тенденцію до безперервного росту захворюваності. Ця тенденція особливо виражена в індустріально розвинених країнах. Як центр сучасного глобалізованого світу, вони втягують у свою орбіту країни з менш розвиненою економікою, нав'язуючи їм в числі багатьох факторів свій, "індустріальний" спосіб життя. Однією з характеристик такого способу життя є харчування. Саме з його особливостями більшість учених пов'язують швидке зростання захворюваності та смертності від колоректального раку.
Наведемо деякі дані, що дозволяють уявити масштаб проблеми. Так, за даними ВООЗ, щорічно в світі реєструється близько одного мільйона нових випадків хворих на колоректальний рак (КРР),при цьому більше 150 тисяч випадків захворювання припадає на США. У цій країні щорічно від КРР вмирає 55 тисяч хворих. У США смертність від КРР знаходиться на 3 місці. Подібна картина спостерігається і в країнах Європейського Союзу, Російської Федерації, де рівень захворюваності склав в 1997 році 16,2 на 100 тисяч населення. У великих мегаполісах (Москва, Санкт-Петербург) захворюваність складає 30,3 і 33,6 випадків. Економічні втрати від лікування хворих КРР в США становлять 6,5 мільярда доларів на рік. Поміж інших локалізацій злоякісних пухлин КРР має дуже високі темпи зростання, за яким знаходиться на 2 місці в світі.
В Україні, у 2003 році, зареєстрований показник захворюваності КРР - 38 випадків на 100 тисяч населення, що відповідає європейським і світовим тенденціям.
У чому причина такого стрімкого зростання цієї патології та чому виникає рак прямої та ободової кишки? Відповідь на це питання знаходиться в площині характеру харчування хворих, умовах їхнього життя, що визначаються стрімкою урбанізацією та глобалізацією технократичного суспільства. КРР нерівномірно поширений серед жителів планети. Так, у країнах Західної Європи і США захворюваність складає 30-40 випадків на 100 тисяч населення, а в країнах Африки і Азії - всього - 3-4 випадки. І як показали подальші дослідження, справа тут не в етнічному факторі, так як серед емігрантів з країн Азії та Африки захворюваність на рак прямої та ободової кишки відповідає захворюваності корінного населення цих країн.
Які ж особливості харчування відзначені в країнах з високим рівнем захворюваності на рак прямої та ободової кишки? Це перш за все надмірність споживання продуктів харчування над потребою людини, або простіше кажучи переїдання. Встановлено, що ризик розвитку раку прямої та ободової кишки підвищується на 2,3% з кожними 100 калоріями, спожитими понад норму. Встановлено, що велике значення при цьому має і склад їжі - велику роль відіграє вживання тваринних жирів, м'яса та клітковини. Вживання тваринних жирів і м'яса стимулює розвиток раку прямої та ободової кишки, у той час як вживання клітковини знижує ризик захворюваності.
Багатьма науковими роботами доведено, що надлишок жовчних кислот у кишечнику, який виникає як реакція на тваринні жири і білки, є будівельним матеріалом для ендогенного синтезу канцерогенів. Велике значення в цьому процесі має і мікрофлора кишечника, яка із сапрофітної (при харчуванні переважно багатому клітковиною) стає патогенною анаеробною (при харчуванні, що містить тваринні білки і жири). Продукти розпаду білків, жовчні кислоти і анаеробна мікрофлора кишечника, що інтенсивно їх руйнує, і є головними складовими ендогенного синтезу канцерогенів. Доведене значення спадкової схильності до виникнення раку прямої та ободової кишки.
Сучасна генетика виділяє ряд генів, висока експресія яких у клітинах слизової оболонки товстої кишки дозволяє визначати несприятливий прогноз для виникнення раку прямої та ободової кишки. Канцерогенні з'єднання призводять до мутацій генів, зокрема гена АРС (аденоматозного поліпозу кишечника), а в подальшому МСС (мутованого колоректального ракового гена), групи ras-генів, що врешті-решт і призводить до появи клону атипових клітин пухлини. Пухлина розвивається повільно, проходячи стадію аденоматозного поліпа з наступним, досить тривалим процесом малігнізації. Велике значення мають розміри та морфологічна будова аденоматозних поліпів. Так, за морфологічною структурою виділяють тубулярні, тубулярної-війкові та війкові (вільозні) аденоми. Кількість малігнізованих аденом при цьому становить 5%, 23% і більше 40-45% відповідно. Індекс малігнізації поодиноких поліпів становить 2-4%, множинних (більше 2) - 20%. Таке ж значення має і розмір пухлини: так при розмірі війкової пухлини до 1см частота малігнізації становить близько 10%, а при розмірі більше 2 см - 53%.
Фактори ризику захворюваності на рак прямої та ободової кишки
На сьогоднішній день виділені фактори ризику захворювання на колоректальний рак. Це:
- Вік пацієнтів більше 50 років;
- Особливості харчування;
- Генетичні синдроми - дифузний сімейний поліпоз, синдром Гарднера-Тернера, синдром Пейтца-Егерса, хвороба Тюрко;
- Наявність аденом ободової кишки;
- Виразковий коліт;
- Хвороба Крона;
- Наявність в анамнезі КРР у родичів, перенесений раніше рак молочної залози та/або жіночих статевих органів.
У хворих на хронічні запальні захворювання прямої кишки, особливо на виразковий коліт, частота раку прямої кишки значно вище, ніж у загальній популяції. На ступінь ризику виникнення раку впливають тривалість і клінічний перебіг захворювання. За даними літератури, ризик виникнення раку прямої кишки при тривалості захворювання до 5 років складе від 0 до 5%, до 15 років - 1,4 - 12%, до 20 років 5,4 - 20%, до 30 років - 50%.
Скринінг в діагностиці раку прямої та ободової кишки
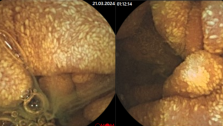
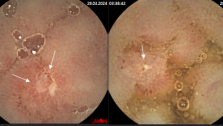
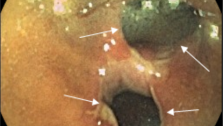
Принцип онкології - чим раніше виявлений пухлинний процес, тим ефективніше його лікування - повною мірою відноситься і до КРР. На ранніх стадіях розвитку аденоматозні поліпи й колоректальним карциноми є безсимптомними. Найбільш доступним, дешевим і простим методом їх виявлення є гемоккультний тест, або дослідження калу на приховану кров. Він грунтується на тому, що колоректальні карциноми травмуються і виділяють у просвіт кишки кров, яка часто не визначається макроскопічно, але може бути визначена спеціальними методами дослідження - гемокульттестом.
Дослідження формально здорового населення показують позитивний гемоккультний тест у 3-6% обстеження. При цьому рак виявляється у 10% випадків, а поліпи - в 20-40%. Однак у 50-70% випадків він буває хибнопозитивним. Незважаючи на низьку специфічність цього тесту, масове його використання, на думку фахівців, може дозволити знизити смертність від КРР на 30%. Собівартість цього методу в США становить 15 $. Іншим методом ранньої діагностики раку прямої та ободової кишки є ендоскопічне дослідження товстої кишки - колоноскопія.
Цей метод дозволяє виявити колоректальний рак в І стадії у 80% хворих. Вчасно здійснена ендоскопічна ексцизія поліпів, є профілактикою їх малігнізації, а ендоскопічне лікування аденокарцином в I стадії призводить до 15-річної виживаності у 90% хворих. Американська асоціація лікарів рекомендує проведення гемоккультного тесту 1 раз на рік, а колоноскопію раз на 3-5 років у осіб, що переступили поріг 50 річного віку. Сучасні методики відеоколоноскопії дозволяють документувати всі зміни з боку слизової оболонки товстої кишки та архівувати матеріал. Подальше вдосконалення колоноскопії призвело до появи хромоколоноскопіі - методу, що дозволяє виявляти на тлі пофарбованої слизової оболонки кишківника дуже маленькі поліпи - 0,1-0,2 см, які не виявляються при звичайній колоноскопії. Для видалення таких утворень розроблена методика ендоскопічної мукозектоміі.
Іще один напрям у ранньому виявленні раку прямої та ободової кишки заснований на визначенні РЕА — раково- ембріонального антигену - пептиду, виділеного з ембріональних клітин шлунково-кишкового тракту. Було встановлено, що його підвищення (більше 6 мкг/літр) відзначено у хворих зі злоякісними пухлинами товстої кишки, матки, молочної залози.
У дослідженнях російських вчених було показано, що підвищення рівня РЕА в крові було відмічено у 38% хворих із поліпами і збільшувалося в міру наростання анаплазіі і збільшення розмірів пухлини. Так при 1-2 стадії (за класифікацією UICC) збільшення рівня РЕА було вже у 52% хворих, а при 4 стадії - у всіх хворих. Визначення РЕА знайшло широке застосування в динамічному спостереженні за хворими - різке підвищення його рівня в сироватці крові хворого, що знаходиться під спостереженням, свідчить про появу рецидиву захворювання і має спонукати лікаря до його клінічної та морфологічної верифікації.
Майбутнє в ранній діагностиці колоректального раку очевидно буде належати генетичному неінвазивному скринінгу КРР, який заснований на тому, що клітини раку прямої та ободової кишки виділяються з калом, з якого їх можна виявити і провести дослідження мутантних генів (K-RAS, TP-53 та ін.) у виділеній і примноженій за допомогою полімеразної ланцюгової реакції ДНК пухлинних клітин.
Реально ж, КРР діагностується в 3-4 стадіях (за класифікацією міжнародного протиракового союзу - UICC) в 70% випадків, що вимагає визнання ранньої діагностики цього захворювання незадовільною.
Клініка раку прямої та ободової кишки
Найбільш характерними симптомами раку прямої кишки є кишкові кровотечі, порушення випорожнення, біль у животі та тенезми.
Кишкова кровотеча, домішки крові у випорожненнях або наявність прихованої крові визначаються практично у всіх хворих на рак прямої кишки.
Виділення червоної крові типово для раку анального каналу і прямої кишки. Темна кров більш характерна для ураження лівої половини ободової кишки. При цьому кров, змішана з фекаліями і слизом, є більш достовірною ознакою. При раку правої половини звичайно спостерігається прихована кровотеча, що супроводжується анемією, блідість шкірних покривів і слабкість.
Порушення випорожнення, частіше у вигляді утруднення дефекації, характерно для пізніх форм раку лівої половини ободової і прямої кишки. Іноді рак прямої кишки відразу проявляється гострою кишковою непрохідностю, що вимагає термінового оперативного втручання.
При раку прямої кишки хворі, як правило, скаржаться на відчуття неповного випорожнення або хибні позиви на дефекацію. Нерідко абдомінальний біль відсутній, хворих в основному турбують слабкість, втрата апетиту, зниження маси тіла. У пізніх стадіях захворювання приєднуються гепатомегалія і асцит.
Діагностика раку прямої та ободової кишки
У більшості пацієнтів на колоректальний рак скарги хворого є тією відправною точкою, з якої починається його контакт з лікарем. За влучним висловом одного з основоположників хірургії Пайєра, «рак може бути виявлений тоді, коли він запідозрений ». У сучасних умовах онконастороженість лікарів загальної мережі, є обов'язковим фактором у діагностиці колоректального раку. На сьогоднішній день, за наявності скарг на дисфункції з боку шлунково-кишкового тракту, виділення крові з прямої кишки, хворому повинен бути запропонований обов'язковий перелік обстежень, який включає в себе фізикальний огляд з обов'язковим ректальним і вагінальним дослідженням, призначення ендоскопічних методів дослідження (гастроскопії і колоноскопії), УЗД органів черевної порожнини і малого тазу, рентгенографія легенів. При виявленні пухлини товстої кишки, обов'язковим є її морфологічна верифікація. Для уточнення локалізації пухлини, її протяжності, ступеню стенозування просвіту кишки обов'язковим методом дослідження залишається й іригоскопія. Для раку прямої кишки дуже важливим є передопераційне стадіювання, яке здійснюється за допомогою трансректального УЗД. За наявності підозри або виявлення метастатичного ураження печінки та/або легенів обов'язковим є виконання комп'ютерної томографії (КТ).
Алгоритм діагностики раку прямої кишки:
- аналіз скарг і анамнезу (слід пам'ятати, що в осіб старше 50 років ризик виникнення раку прямої кишки дуже високий)
- клінічні дослідження
- пальцеве дослідження прямої кишки
- ректороманоскопія
- аналіз калу на приховану кров
- колоноскопія
- іригоскопія (при сумнівних даних колоноскопії або їх відсутності)
- ультразвукове дослідження органів живота та малого тазу
- трансректальне УЗД
- біопсія виявленої пухлини
При аналізі скарг і анамнезу необхідно звертати увагу на особливості кишкової симптоматики. Для захворювань прямої кишки характерна певна монотонність симптоматики. Більшість з них проявляються або порушеннями дефекації, або домішкою крові та слизу у випорожненнях, або болем у животі чи прямій кишці. Часто ці симптоми поєднуються між собою. Ті ж симптоми і навіть в тих же поєднаннях спостерігаються у хворих на рак прямої кишки. Немає жодної специфічної ознаки цього захворювання. Дану обставину слід враховувати лікарям усіх спеціальностей, до яких можуть звернутися хворі зі скаргами на кишковий дискомфорт. Будь-яка кишкова симптоматика повинна розцінюватися як можлива ознака раку прямої кишки, особливо у осіб старше 50 років.
Більшість пухлин (до 70%) локалізується в дистальних відділах товстої кишки (пряма та сигмоподібна), саме тому роль таких простих діагностичних прийомів, як пальцеве дослідження, ректороманоскопія, неможливо перебільшити. Наприклад, для виявлення раку ніжньоампулярного відділу товстої кишки практично достатньо одного пальцьового дослідження. Для використання всіх діагностичних можливостей застосовуваних методик дуже важлива правильна підготовка прямої кишки до дослідження. В іншому випадку можливі грубі діагностичні помилки. Важливим методом діагностики поширеності пухлинного процесу є ультразвукове дослідження. За його допомогою встановлюється не тільки наявність віддалених метастазів, але й ступінь місцевого поширення пухлини, а також наявність або відсутність перифокального запалення.
Доцільно використовувати чотири види ультразвукового дослідження: черезшкірне, трансректальне, ендоскопічние, інтраопераційне. У випадках проростання пухлини в навколишні органи і тканини рекомендується комп'ютерна томографія та ядерно-магнітний резонанс.
Класифікація раку прямої та ободової кишки
Для визначення ступеня поширеності колоректальний рак класифікований по стадіях. Найбільшого розповсюдження на Україні отримало стадіювання колоректального раку за системою ТNM у 6-й редакції 2002 року.
За класифікацією ТNM розглядають три критерії поширення пухлини:
Т - поширення на стінку товстої кишки і навколишні тканини;
N - поширення пухлини по лімфатичних шляхах, зокрема метастатичне ураження лімфовузлів;
М - наявність або відсутність віддалених метастазів.
Відзначають такі можливі варіанти критерію Т: Тх - первинна пухлина не може бути оцінена, Т0 - первинна пухлина не знайдена, Тis-наявність внутрішньоепітеліальної пухлини, в тому числі з інвазією базальної мембрани, Т1 - пухлина проростає в підслизовий шар; Т2 - пухлина проростає в м'язовий шар; Т3 - пухлина проростає в субсерозну тканину і серозну оболонку. Т4 - пухлина проростає у вісцеральну очеревину або вростає в навколишні органи. Критерій N може мати наступні значення: Nх - регіонарні лімфовузли не можуть бути оцінені; N0 - відсутність метастазів у регіонарних лімфовузлах; N1 - виявлені метастази в 1-3 регіонарних лімфовузлах; N2 - метастази в 4-х або більше регіонарних лімфовузлах.
Критерій М може бути таким: МХ - не уточнено наявність віддалених метастазів; М0 - віддалені метастази не визначаються; М1 - виявляються віддалені метастази.
Досить поширеною класифікацією КРР, яка часто використовується у країнах Євросоюзу і США, є класифікація за Дюком, згідно з якою виділяють 3 стадії пухлинного процесу, які позначаються літерними латинськими символами А, В, С D.
Стадія А - пухлина не інфільтрує серозної оболонки кишки, стадія В - пухлина проростає в серозну оболонку, стадія С - пухлина з ураженням регіонарних лімфовузлів, незалежно від ступеня проростання пухлини в стінку кишки, стадія D - пухлина будь-яких розмірів за наявності віддалених метастазів.
Ускладнення
Найбільш частими ускладненнями раку прямої та ободової кишки є порушення кишкової прохідності, аж до гострої кишкової непрохідності; кишкові кровотечі; перифокальне запалення та перфорації кишки або в зоні пухлини, або так звані дилятичні, через перерозтягнення кишкової стінки при непрохідності. При правобічній локалізації у хворих нерідко виникає анемія через тривалий час кишкових кровотеч, що продовжуються.
Усі ускладнення вимагають відповідного лікування, іноді термінових і навіть екстрених оперативних втручань для порятунку життя хворих, наприклад, у разі дифузної кровотечі, гострої кишкової непрохідності чи перфорації. У хворих із запущеними формами колоректального раку перераховані ускладнення можуть поєднуватися, значно збільшуючи ризик і погіршуючи прогноз хірургічного лікування.
Профілактика ускладнень полягає у своєчасній ранній діагностиці раку прямої кишки.
Дивитися також