Неспецифічний виразковий коліт (НВК)
Епідеміологія. Захворюваність
В останні роки відзначається зростання числа випадків запальних захворювань кишечника (колітів) в північно-європейських країнах.
У Західній Європі і США щорічно захворює від 3, 5-6, 5 хворих на 105 населення до 60 хворих на 105 населення. Більше 50% хворих мають вік 20-40 років, середній вік в момент виникнення хвороби становить 29 років. Європейський комітет в 1991-1992г. провів епідеміологічне дослідження поширеності виразкового коліту в країнах ЄС (брало участь 20 країн). Частота виявлення на 100тис. населення склало 5,8; міське і сільське населення - порівну.
По даним M.H. Vatn і ін. (Норвегія) частота НВК збільшується:
1976 -
Етіологія
До теперішнього часу не існує єдиної думки про причини виникнення і механізми розвитку НВК. Виділяють наступні основні фактори.
Етіологічні фактори:
- Генетичний фактор (система HLA: виявлені генетичні HLA-Маркери НВК, БК в різніх популяціях; за допомогою HLA - ДНК генотипування виявлені Маркери схильності і стійкості до НВК (аллель DRB1 * 01 ген. Маркер схильності до качана захворювання в молодому віці, аллель DRB1 * 08 асоційованій з дистальними формами и Виникнення хвороби у віці 30-49 років).
- Мікробний фактор (висока ступінь імунізації хворих на НВК 0-антигеном Esherichia Coli 014; E.Coli має високу адгезивну здатність до епітеліальних клітин слізової оболонки и может ініціюваті їх розрішення; позитивну дію пробіотиків містять Esherichia сoli- штам Nissle 1917)
- Порушення проникності кишково бар'єру.
- Фактори навколишнього середовища (Нікотин: у злісніх курців НВК зустрічається рідше, ніж у некурящих, при БК куріння в кілька разів збільшує ризики захворювання; лікарські препарати: нестероїдні протизапальні засоби; нераціональне харчування: значне зростання даної патології в країнах, де в раціоні використовують «fast food».
- Порушення імунної системи (порушення регуляції місцевої імунної ВІДПОВІДІ лежить в Основі розвитку запальної Реакції в стінці кишки)
Таким чином, генетична схильність, можливості імунної відповіді, вплив екзогенних факторів при наявності ряду ендогенних порушень призводить до розвитку хронічного запалення слизової оболонки при неспецифічний виразковий коліт (НВК).
Патогенез
У розвитку запалення при виразковий коліт задіяні численні механізми тканинного і клітинного пошкодження. Бактеріальні та тканинні антигени викликають стимуляцію Т-і В-лімфоцитів. При загостренні виразкового коліту виявляється дефіцит імуноглобулінів, що сприяє проникненню мікробів, компенсаторної стимуляції В-клітин з утворенням імуноглобулінів М і G. Дефіцит Т-супресорів приводить до посилення аутоімунної реакції. Посилений синтез імуноглобулінів М і G супроводжується утворенням імунних комплексів і активацією системи комплементу, який володіє цитотоксичною дією, стимулює хемотаксис нейтрофілів і фагоцитів з подальшим виділенням медіаторів запалення, які і викликають деструкцію епітеліальних клітин. Серед медіаторів запалення, перш за все слід назвати цитокіни IL-1, IF-y, IL-2, IL-4, IL-15, які впливають на зростання, рух, диференціацію та ефекторні функції численних клітинних типів, залучених в патологічний процес при виразковому коліті. Крім патологічних імунних реакцій, шкідливу дію на тканини надають активний кисень і протеази; відзначається зміна апоптозу, т. е. механізму клітинної смерті.
Важлива роль в патогенезі виразкового коліту відводиться порушенню бар'єрної функції слизової оболонки кишечнику і її здатності до відновлення Вважається, що через дефекти слизової оболонки в глибші тканини кишки можуть проникати різноманітні харчові та бактеріальні агенти, які потім запускають каскад запальних та імунних реакцій.
Велике значення в патогенезі виразкового коліту і провокації рецидиву захворювання мають особливості особистості хворого і психогенний вплив. Індивідуальна реакція на стрес з аномальною нейрогуморальною відповіддю може з'явитися пусковим механізмом розвитку хвороби. У нервово-психічному статусі хворого виразковим колітом відзначаються особливості, які виражаються в емоційній нестабільності.
Патоморфологія
Ураження починається найчастіше від прямої кишки - зубчастої лінії і поширюється в проксимальному напрямку. На ранніх стадіях коліту відзначають судинну реакцію з подальшим порушенням цілісності епітелію, приєднанням виразок слизової оболонки. Виникаючі виразки захоплюють тільки підслизовий шар, в глибину стінки кишки як правило не поширюються. В активну фазу виразки різного розміру поширюються на набряклу, повнокровну слизову оболонку.
Іноді вона являє собою суцільну виразкову поверхню, покриту плівкою фібрину. Але найчастіше на слизовій оболонці відзначають велику кількість дрібних ерозій і виразок, в тому числі псевдополіпів, розвиток яких пов'язують з деструкцією слизової оболонки, регенерацією епітелію. Тяжкість морфологічних змін наростає в дистальному напрямку (найбільш виражені в низхідній і сигмовидної кишки). У 18-30% може вражати термінальний відділ клубової кишки.
На ранній стадії хвороби і при її загостренні в запальному інфільтраті переважають лімфоцити, при тривалому перебігу - плазматичні клітини і еозинофільні гранулоцити. Ці клітини виявляють в області дна виразок, як і покриту фібрином грануляційної тканини.
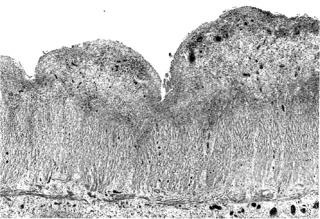
Запальним процесом уражені всі шари кишкової стінки.
Класифікація НВК
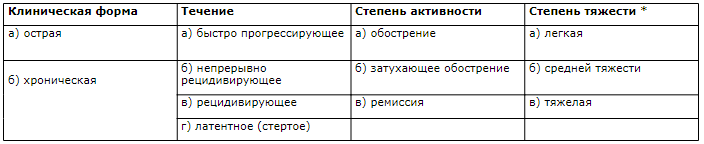
Анатомічна характеристика
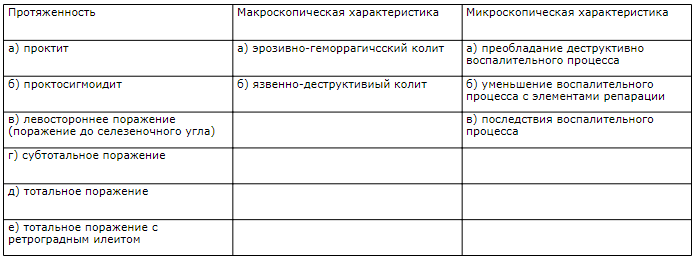
За ступенем тяжкості

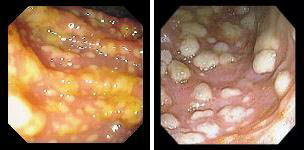
За ендоскопічною картиною виділяють чотири ступені активності запалення в кишці: мінімальна, помірна, виражена і різко виражена.
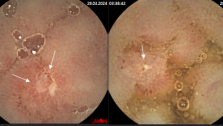
I ступінь (мінімальна) характеризується набряком слизової оболонки, гіперемією, відсутністю судинного малюнка, легкою контактною кровоточивістю, дрібноточковими геморрагіями.
II ступінь (помірна) визначається набряком, гіперемією, зернистістю, контактною кровоточивістю, наявністю ерозій, зливними геморагіями, фібринозним нальотом на стінках.
III ступінь (виражена) характеризується появою множинних зливаючих ерозій і виразок на тлі описаних вище змін в слизовій оболонці. У просвіті кишки гній і кров.
IV ступінь (різко виражена), крім перерахованих змін, визначається формуванням псевдополіпів і грануляцій, що кровоточать.
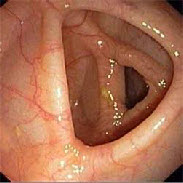
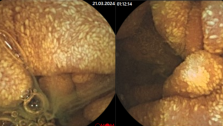
Нормальна слизова оболонка товстої кишки
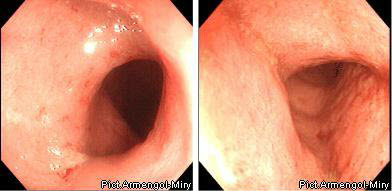
І ступінь
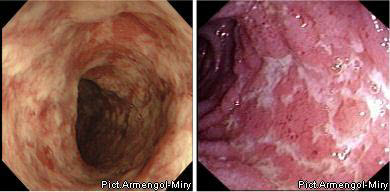
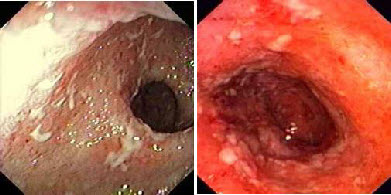
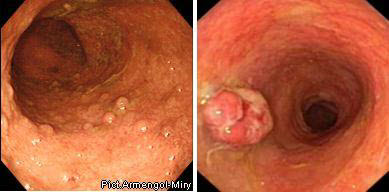
ІV ступінь
Ендоскопічний індекс Рахмілевіча (1989)
1. Розсіюючі світло грануляції на поверхні слизової оболонки (зернистість): немає - 0, є - 2.
2. Судинний малюнок: нормальний - 0, деформований або розмитий - 1, відсутній - 2.
3. Кровоточивість слизової оболонки: відсутня - 0, невелика контактна - 2, виражена (спонтанна) - 4.
4. Пошкодження поверхні слизової оболонки (ерозії, виразки, фібрин, гній): відсутні - 0, помірно виражені - 2, значно виражені.
В даний час найбільш поширеною оцінкою ступеня тяжкості і активності НВК є її визначення по Schroeder або клініки Mayo.
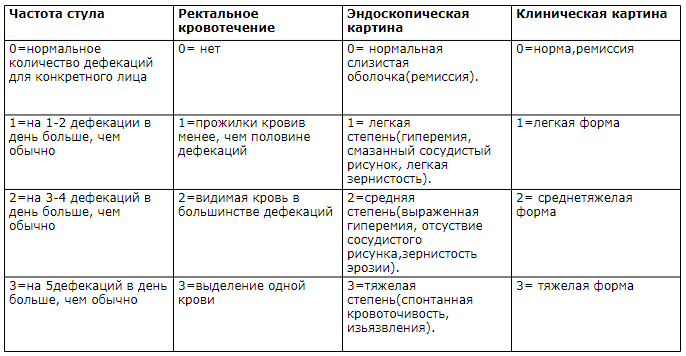
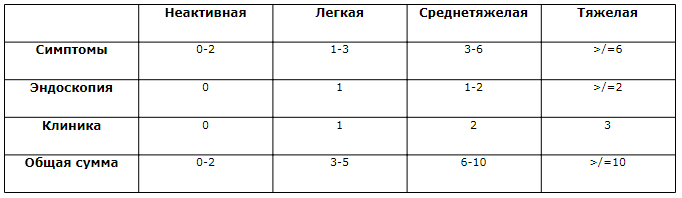
Клінічна картина
НВК завжди починається з ураження слизової прямої, сигмовидної кишки в 90-95% випадків. При виразковому коліті відзначається не тільки ураження товстого кишечника, але і різних органів і систем.
Характерними клінічними симптомами при неспецифічний виразковий коліт (НВК), найчастіше є часті рідкі випорожнення, що пов'язано з прискореним просуванням кишкового вмісту, посиленням надходження в просвіт кишки ексудату, транссудату, що виділяється запаленої слизовою оболонкою; також провідним симптомом є кровотеча. Великі крововтрати пов'язані з активним некротичним процесом і великими виразковими дефектами в слизовій оболонці товстої кишки, поширенням процесу на більшу частину органу. Виділення крові у хворих на НВК не завжди носить обов'язковий характер.
Іноді захворювання може починатися з болю в животі, закрепів.
Основні клінічні симптоми неспецифічного виразкового коліту (НВК).

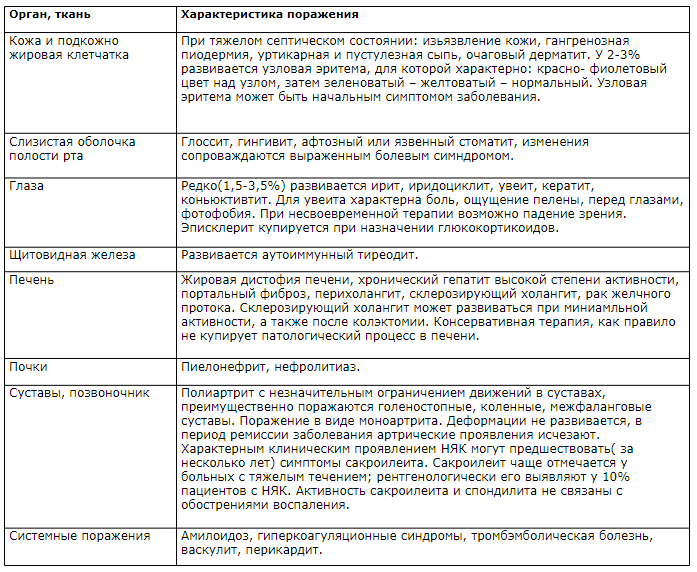
У ряді випадків ці поразки можуть передувати появі кишкових симптомів. Позакишкові прояви спостерігаються у хворих юнацького віку рідше, ніж в більш старшому віці.
Ускладнення при НВК
При виразковому коліті спостерігаються різноманітні ускладнення, які можна розділити на місцеві та системні.
Місцеві ускладнення:
- Токсична дилатація товстої кишки розвивається в 3-5% випадків. Розвивається надмірне розширення товстої кишки, якому сприяють стриктури дистальних відділів, ураження нервово-м'язового апарату, інтоксикація. Летальність в разі розвитку цього ускладнення становить 28-32%
- Перфорація товстої кишки виникає приблизно в 3-5% випадків і часто призводить до смерті (72-100%).
- Стриктури прямої або товстої кишки (3-19% випадків). Як правило розвиваються на невеликій (2-3 см.) ділянці товстої кишки при тривалості хвороби понад 5 років; призводять до розвитку клініки кишкової непрохідності.
- Кишкова кровотеча (1-6% випадків). Причиною є васкуліт, некроз стінки судин, а також флебіт, розрив розширених вен.
- Періанальні ускладнення (4-30% випадків): парапроктити, нориці, тріщини, періанальні роздратування шкіри.
- Рак товстої кишки. НВК вважається передраковим захворюванням. Ризик розвитку раку товстої кишки підвищується в міру збільшення тривалості перебігу хвороби з лівосторонньою локалізацією, субтотальним і тотальним ураженням.
- Запальні поліпи. Виявляють менш ніж у половини хворих з НВК. Поліпи вимагають проведення біопсії, гістологічного дослідження.
Гостра токсична дилатація товстої кишки - одне з найнебезпечніших ускладнень виразкового коліту. Токсична дилатація характеризується розширенням сегменту або всієї ураженої кишки під час важкої атаки виразкового коліту. Характерно зниження частоти дефекацій, посилення болю в животі, наростання симптомів інтоксикації (загальмованість, сплутаність свідомості), підвищення температури тіла (до 38-39 * С). При пальпації тонус передньої черевної стінки знижений, пальпується різко розширений товстий кишечник, перистальтика різко ослаблена. Хворі з токсичної дилатацією товстої кишки на початкових стадіях потребують інтенсивної консервативної терапії. При її неефективності виконується оперативне втручання.
Перфорація товстої кишки є найбільш частою причиною смерті при блискавичній формі виразкового коліту, особливо при розвитку гострої токсичної дилатації. Внаслідок великого виразково-некротичного процесу стінка товстої кишки стоншується, втрачає свої бар'єрні функції і стає проникною для різноманітних токсичних продуктів, що знаходяться в просвіті кишки. Крім розтягування кишкової стінки вирішальну роль у виникненні перфорації грає бактеріальна флора, особливо кишкова паличка з патогенними властивостями. При оглядовій рентгеноскопії в черевній порожнині виявляють вільний газ. У сумнівних випадках вдаються до лапароскопії.
Масивні кишкові кровотечі зустрічаються порівняно рідко і як ускладнення представляють собою менш складну проблему, ніж гостра токсична дилатація товстої кишки і перфорація. У більшості хворих з кровотечею адекватна протизапальна і гемостатична терапія дозволяють уникнути операції. При триваючих масивних кишкових кровотечах у хворих виразковим колітом показано оперативне втручання.
Ризик розвитку раку товстої кишки при виразковому коліті різко зростає при тривалості захворювання понад 10 років, якщо коліт почався у віці до 18-ти. У перші 10 років запального захворювання кишечника колоректальний рак виникає в 1% випадків, через 20 років - в 7%, через 30 років - в 16% через 40 років - в 53% випадків (Хендерсон Дж.М.2005 (ред)).
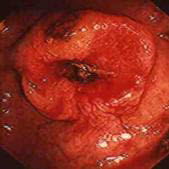
Стріктури прямої або товстої кишки.
Непрохідність викликана стриктурою доброякісного генезу зустрічається приблизно у 10% хворих з неспецифічним виразковим колітом (НВК). У третини цих пацієнтів перешкода локалізується в прямій кишці. Необхідно проводити диференційну діагностику цих стриктур від колоректального раку і хвороби Крона.
Загальні ускладнення.
- Амілоїдоз.
- Гіперкоагуляцонние синдроми, анемія, тромбемболіческая хвороба, гіпопротеїнемія, порушення водно-електролітного обміну, гіпокаліємія.
- Васкуліт, перикардит.
- Трофічні виразки гомілок і стоп.
- Поліартрит, ірит.
Диагностика НЯК
При діагностиці необхідно враховувати дані анамнезу та фізикального обстеження, результати додаткових досліджень (ректороманоскопія, колоноскопія, іригоскопія, лабораторні дані).
Залежно від гостроти і тяжкості проявів захворювання, клінічні знахідки у пацієнтів з виразковим колітом варіюють від норми до клініки перитоніту. При пальцевому дослідженні прямої кишки можна виявити - періанальні абсцеси, нориці прямої кишки, тріщини анального проходу, спазм сфінктера, горбистість і потовщення слизової, ригідність стінки, наявність крові, слизу і гною.
Ендоскопічне дослідження товстої кишки (в гострій фазі проводиться без попередньої підготовки клізмами). Ректороманоскопія, колоноскопія є одним з основних методів дослідження, так як пряма кишка уражається в 95% випадків. Характерно наявність слизу, крові, гною які закривають слизову.
При дослідженні визначається: набряк і гіперемія слизової оболонки сигмовидної і прямої кишок; втрачається судинний малюнок характерний для нормальної слизової оболонки товстої кишки; зникає гаустрація товстої кишки. Різні за розміром і формою ерозії і виразки з підритими краями і дном, вкриті гноєм і фібрином. Наявність одиночній виразки повинно насторожувати у відношенні раку. При тривалому перебігу захворювання, в збережених острівцях слизової оболонки спостерігається набряк і надлишкова регенерація епітелію з утворенням псевдополіпів. НВК легкого ступеня проявляється у вигляді зернистості слизової оболонки.
Колоноскопія дозволяє оцінювати протяжність і тяжкість ураження, особливо при підозрі на наявність Малігнізації.
Протипоказаннями до ректороманоскопії і колоноскопії є:
- Важкий перебіг неспецифічного виразкового коліту (НВК).
- Токсичний мегаколон.
- Підозра на перфорацію, перитоніт
Рентгенологічні методи дослідження
Рентгеноскопічне дослідження органів черевної порожнини використовується не тільки для діагностики самого захворювання, але і його важких ускладнень, зокрема гострої токсичної дилатації товстої кишки. При I ступеня дилатації збільшення діаметра кишки в її найширшому місці становить 8-10 см, при II - 10 - 14 см і при III - понад 14см. При токсичному мегаколоні виявляється надмірна кількість газу в розширеній ободової кишці, втрата тонусу, рівні рідини.
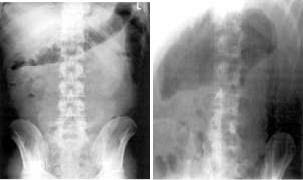
Іригоскопія
Іригоскопія є одним з основних діагностичних методів НВК, але в фазі загострення хвороби вона протипоказана.
Ранні рентгенологічні прояви неспецифічного виразкового коліту (НВК) включають: гіперкінезію, спазм окремих сегментів кишки, помірне потовщення, нечіткість контурів складок слизової оболонки, «зернисту» слизову оболонку, пізніше зникають гаустри, стають зубчастими контури кишки.
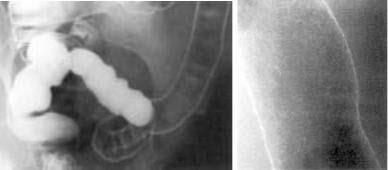
При тяжкому перебігу хвороби виявляють:
- Плямистість (мармуровість) малюнка рельєфу слизової оболонки.
- Ригідність стінки.
- Відсутність (деформація) гаустр.
- Нечіткість, нерівність контурів.
- Нерівномірне звуження або вкорочення кишки.
- Множинні дефекти наповнення (псевдополіпоз).
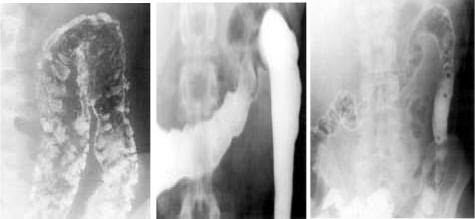
Лабораторні методи
У пацієнтів з виразковим колітом виявляються анемія і лейкоцитоз в різного ступеня, гіпо- і диспротеїнемія. Важкий перебіг хвороби супроводжується гіпокаліємією, зниженням концентрації бікарбонатів в результаті втрати солей і рідини через кишечник. Наслідком хронічної втрати крові є виснаження запасів заліза. Синдром мальабсорбції, зниження синтетичної функції печінки призводять до гіпоальбумінемії. Гіпербілірубінемія, підвищення активності ЛФ в сироватці крові свідчить про супутньому холангіті і перихолангіт.
Мікробіологічне дослідження. Всім хворим, у яких захворювання виявлено вперше, необхідно виключити інфекційну природу ентероколіту. Виконуються мазки і посіви калу для виключення коліту вірусної етіології, хламідіозу, патогенної флори і паразитарних уражень. Зміни облігатно мікрофлори, зниження позитивних знахідок Lactobacillus bifidus до 61% (у здорових до 98%), різке зростання молочнокислих, кишкових, паличок і ентерококів. Значні зміни в складі мікробів факультативної групи - зростання патогенних стафілококів (перевищує їх зміст в порівнянні з нормою в 60 і більше разів) протея. Обов'язковою є визначення чутливості мікрофлори до антибіотиків. Патоморфологічне дослідження. В основному спостерігається ураження слизової оболонки, виразки проникають до підслизового шару, рідше до м'язового шару. Їх краї рівні, подриті. У частині випадків в збережених ділянках слизової оболонки виникає надлишкова регенерація залозистогоепітелію з утворенням псевдополипов. Є характерним наявність "крипт-абсцесів".
Ультрасонографія. Застосовується интестинальная транскутанна і ендосонографія. Особливо метод корисний, де виявлені протипоказання до ендоскопії, ирригоскопии. За даними W.B.Schwerk чутливість і специфічність черезшкірної сонографії дорівнює 90,3 і 88,4% відповідно. При панколіті і лівосторонньому коліті 94 і 100%, при ректосігмоідном ураженні - лише 50%. Велике значення має доплероангіографія. Комп'ютерна томографія із застосуванням контрасту внутрішньовенно або після прийому через рот. Метод дозволяє визначити товщину стінки кишки, абсцесу черевної порожнини, стриктури, пухлини.
МРТ високорезультативних метод для оцінки запалення стінки кишки особливо при введенні контрасту з додаванням метілцелюллози.
Позітрон-емісійна томографія з міченими технецієм і 99 лейкоцитами.
Диференційний діагноз
Диференційна діагностика повинна проводитися з цілою низкою нозологічних форм, що включають інфекційні, функціональні і злоякісні хвороби. Перша атака виразкового коліту може протікати під маскою гострої дизентерії. Правильній діагностиці допомагають дані ректороманоскопії і бактеріологічного дослідження. Сальмонельоз нерідко симулює картину виразкового коліту, так як протікає з діареєю і лихоманкою, але на відміну від нього кривава діарея з'являється тільки на 2-му тижні хвороби. З інших форм коліту інфекційного генезу, що вимагають диференціації від виразкового, слід зазначити:
1. Псевдомембранозний коліт
2. Сальмонельозний коліт 3. Ішемічний коліт
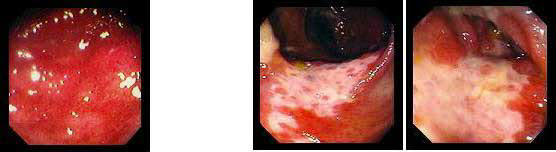
4. Солітарна виразка прямої кишки
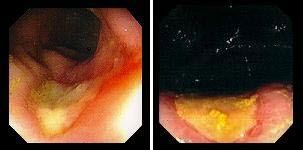
Найбільш складний диференціальний діагноз між виразковим колітом, хворобою Крона.
Хвороба Крона
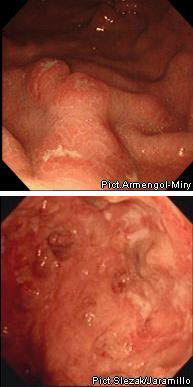
НВК
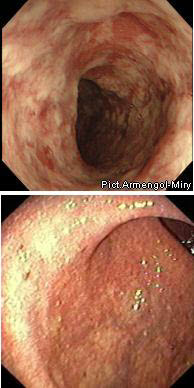

У 15-20% випадків не вдається з упевненістю розрізнити НВК і хворобу Крона. У таких випадках застосовується термін «неуточнений коліт».
Клінічний випадок хвороби Крона тонкої кишки із застосуванням в обстеженні методики капсульної ендоскопії
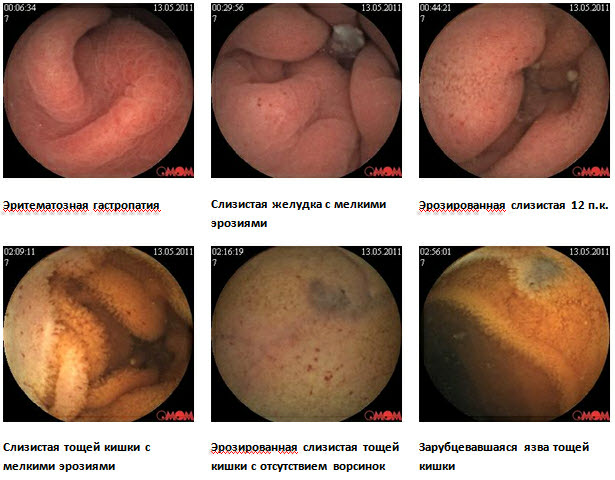
Хвора Н., 61 рік, перебувала на обстеженні в проктологічному відділенні Київської обласної клінічної лікарні з діагнозом при направленні Неспецифічний виразковий коліт.
З анамнезу: хворіє близько 5 років, коли почали турбувати болі в животі, частий рідкий стілець 2-4 р / добу з домішками крові і слизу, іноді частіше, невмотивована слабкість, роздратування, схуднення на 5 кг, в зв'язку з даними станом у пацієнтки виникли проблеми в стосунках з рідними. Початок захворювання пов'язує з перенесеним емоційним потрясінням. Обстежилася протягом останніх 2-х місяців (ФЕГДС, ФКС, РРС, іригографія, бакпосів калу, загальноклінічні лабораторні дослідження). За даними вищенаведених параклінічних досліджень у хворої еритематозна гастропатія, НВК. З приводу останнього приймала лікування, проте стан прогресивно погіршувався, з'явилася лихоманка, болі в суглобах.
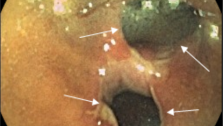
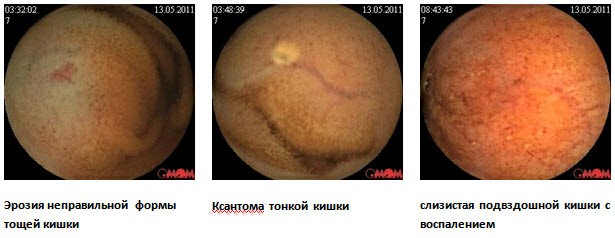
Для уточнення діагнозу рекомендована капсульна ендоскопія. При обстеженні: слизова шлунка дифузно гіперемована, з дрібними еритемами. Слизова тонкої кишки з сегментарним ураженням дрібними ерозіями, бархатистість місцями знижена. У клубовій кишці дрібні ерозії, виразка округлої форми без ознак кровотечі, в термінальному відділі слизова гіперемована. Висновок: хвороба Крона тонкої кишки. З урахуванням клінічних даних пацієнтці призначена дієта, месалазин перорально і в мікроклізмах, глюкокортикоїди, імуносупресори, антибактеріальна терапія.
Моніторинг клінічної ефективності: незначне поліпшення вже через 5 днів, що виразилося в ліквідації больового синдрому. Через 2 місяці хвора стала важчою на 5кг, стілець нормалізувався-1-2р /доб, оформлений, без патологічних домішок, відзначає значне поліпшення якості життя.
Дивитись також: Лікування неспецифічного виразкового коліту