Treatment of colon cancer
Лечение рака ободочной кишки может быть чисто хирургическим, комбинированным и комплексным.
При начальных стадиях рака ободочной кишки (Т1-2 N 0 M 0), достаточным для достижения стойкого длительного лечебного эффекта является чисто хирургическое лечение. В основе его лежит удаление опухоли с проксимальным и дистальным краем резекции кишки свободным от опухолевых клеток, удаление зоны регионарного метастазирования и соблюдение принципов абластики (профилактика распространения опухолевых клеток в операционном поле) и антибластики (уничтожение опухолевых клеток в операционном поле) во время выполнения хирургического вмешательства.
Хирургическое вмешательство при раке ободочной кишки должно отвечать таким принципам: во первых, быть радикальным, во вторых - адекватным (учитывать общее состояние больного, наличие сопутствующих заболеваний и сводить к минимуму факторы риска ведущие к осложнениям) и функциональным – т.е. максимально сохранять или восстанавливать функцию органа.
Для подготовки к операциям по поводу рака ободочной кишки применяются безшлаковая диета - энтеральное питание адаптированными смесями «Пептамен АФ» , Ресурс Оптимум, очистительные клизмы, прием Фортранса, гидроколонотерапия.
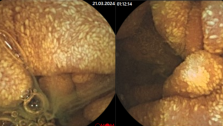
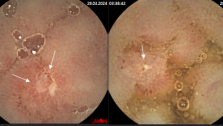
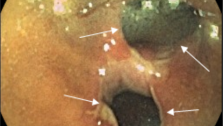
Хирургические вмешательства при раке ободочной кишки являются классическими и уже многие годы не претерпевают существенных изменений. Объем резекции в зависимости от локализации опухоли колеблется от дистальной резекции сигмовидной кишки до субтотальной резекции ободочной кишки. При локализации опухоли в слепой и восходящей ободочной кишке, правом изгибе ободочной кишки – выполняется правосторонняя гемиколектомия, в правой части поперечно-ободочной кишки – расширенная правосторонняя гемиколектомия. При поражении опухолью средней трети ободочной кишки показана резекция поперечно-ободочной кишки. При поражении поперечно ободочной кишки ближе к левому изгибу показана расширенная левосторонняя гемиколектомия, при поражении левого изгиба ободочной кишки, нисходящей ободочной кишки, проксимального отдела сигмовидной кишки – показана левосторонняя гемиколектомия. При опухолевом поражении средней трети сигмовидной кишки выполняется сигмоидэктомия. При локализации опухоли в дистальной части сигмовидной кишки и ректосигмоидном отделе толстой кишки – выполняется резекция сигмовидной кишки и/или передняя резекция прямой кишки.
При поражении лимфатических узлов рекомендуется выполнять расширенные объемы резекции. Резекции ободочной кишки следует заканчивать формированием анастомоза с восстановлением естественного кишечного пассажа при соблюдении следующих условий: хорошая подготовка кишки, хорошее кровоснабжение анастомозируемых органов, отсутствие напряжения кишки в зоне предполагаемого анастомоза.
Для формирования анастомоза наибольшее распространение получил двухрядный узловой шов атравматической иглой. Возможно также использование и других вариантов анастомозирования: механический скрепочный шов, механический шов из рассасывающегося материала или металлом с памятью формы, однорядный ручной шов и др.
При осложнениях опухоли, срочных и экстренных операциях на неподготовленной кишке предпочтение следует отдавать многоэтапному лечению. На первом этапе следует не только устранить возникшее осложнение, но и удалить саму опухоль с выведением колостомы, на втором – восстановить естественный кишечный пассаж.
Перспективным подходом к хирургическому лечению больных раком ободочной кишки является применение малоинвазивных технологий, в частности – лапароскопических операций. Преимуществом таких вмешательств является уменьшение количества послеоперационных осложнений, снижение выраженности болевого синдрома и уменьшение потребности в наркотических анальгетиках, возможность ранней реабилитации больных.
Комбинированное лечение при раке ободочной кишки не предусматривает использования лучевой терапии из-за большой подвижности опухолевых образований, а так же из-за попадания в зону облучения различных органов: тонкого кишечника, поджелудочной железы, печени, что приводит к выраженным проявлениям радиологической токсичности.
Адъювантная химиотерапия при раке ободочной кишки
При наличии критерия Т4 и метастатическом поражении лимфоузлов при любом Т (N1-2), рекомендуется проведение адъювантной (дополнительной) химиотерапии через 3-5 недель после операции (всего 6 курсов с интервалом между ними 4-6 недель), целью которой является воздействие на микрометастатические комплексы, имеющиеся у таких больных. Еще до недавнего времени наиболее эффективными режимами адъювантой химиотерапии больных с КРР являлись комбинации 5-фторурацила с лейковорином или левомизолом.
В настоящее время, синтез нового препарата платины 3-го поколения оксалиплатина, привел к тому, что наиболее эффективной в адъювантном режиме является схема химиотерапии FOLFOX-4 (5-фторурацил, лейковорин и оксалиплатин), о чем было доложено на 43-м ежегодном съезде Американской ассоциации онкологов (ASCO) в 2007 году. Однако наряду со схемой FOLFOX-4, комбинации 5-фторурацила с лейковорином и левомизолом являются схемами выбора для проведения адъювантной химиотерапии. Для адъювантной химиотерапии в монорежиме может быть использован также препарат капецитабин (кселода), который очень удобен тем, что применяется только перорально. Всего используют 8 двухнедельных циклов приема препарата с иинтервалом между циклами 1 неделя.
В 2007 году была доказана одинаковая эффективность схем FOLFOX-4 и ХЕLOX (кселода+оксалиплатин), которая также может быть использована для адъювантного лечения. Эта схема химиотерапии очень удобна для больных, так как не предусматривает длительных многочасовых инфузий химиопрепаратов. Для скорейшего восстановления работы кишечника после проведения операций по поводу рака пободочной кишки, в раннем послеоперационном периоде (через 12 часов после оперативного вмешательства), а также при проведении неоадъювантной химиотерапии рака ободочной кишки рекомендуется энтеральное питание специальными адаптированными лечебными смесями «Пептамен АФ» , Ресурс Оптимум.
Хирургическое лечение метастазов в печени при раке ободочной кишки
Достаточно сложным продолжает оставаться вопрос о лечении метастатического рака ободочной кишки. Среди впервые выявленных больных 25% имеют отдаленные метастазы, а среди больных после радикального лечения они возникают в 50% случаев. Наиболее часто рак ободочной кишки метастазирует в печень, затем в легкие и кости. Не вызывает сомнения приоритетность хирургического лечения единичных метастазов рака ободочной кишки в печень и легкие.
Хирургическое лечение метастазов в печени может быть одномоментным (одновременное удаление первичной опухоли и метастазов в печени) и двухмоментным (сначала удаление первичной опухоли, а через 2-3 месяца – удаление метастазов в печени). Широкому внедрению хирургического метода лечения метастазов в печень в практику способствовало развитие новых технологий разделения тканей печени с помощью ультразвукового деструктора-аспиратора, гармоничного скалпеля и др., а также технологий остановки паренхиматозного кровотечения с помощью аргоно-плазменного коагулятора, тахокомба. Для уменьшения объема опухолевых образований может быть использована неоадъювантная химиотерапия (по схемам FOLFOX, FOLFIRI).
Следует считать доказанным, что комбинация хирургического лечения с использованием неоадъювантных и адъювантных курсов химиотерапии приводит к улучшению безрецидивной выживаемости по сравнению с чисто хирургическим лечением и должна быть рекомендована для лечения таких больных. При локализации единичного метастатического очага в периферических отделах печени, расположенных на расстоянии от ворот печени и нижней полой вены выполняются атипичные и сегментарные резекции печени. При наличии монолобарного множественного поражения печени выполняются лево- или правосторонние гемигепатэктомии. После проведения гемигепатэктомии, единичные очаги, расположенные в остающейся доле печени могут быть объектом для последующей адъювантной химиотерапии или радиочастотной абляции или криодеструкции.

Современное развитие хирургии позволяет выполнять резекции печени в самых анатомически труднодоступных сегментах, а развитие сосудистой хирургии, позволяет резецировать стенку нижней полой вены при вростании в нее опухоли. Однако такие операции возможны только в специализированных центрах печеночной хирургии при наличии достаточного опыта и специалицзированного медицинского персонала. Одновременное удаление первичной опухоли и метастазов рака ободочной кишки в печень обеспечивает 5-летнюю выживаемость в 15-25 %. Резекции печени по поводу отдаленных метастазов, которые развились в период наблюдения за больными после радикальных операций, позволяют добиться 5-летней выживаемости в пределах от 25 до 45 %. Послеоперационная летальность при этом составляет 3-9 %.
Наличие внепечёночных метастазов (например, в парааортальные лимфоузлы), а также множественные билобарные поражения печени метастазами, являются противопоказанием для хирургического лечения и предусматривают проведение химиотерапии, криодеструкции. Резекции легких показаны при единичных метастазах рака ободочной кишки и приводят к 5-летней выживаемости 35-48%. Развитие малоинвазивных торакоскопических методик часто позволяет при этом избежать торакотомий.
Циторедуктивная хирургия при раке ободочной кишки
В последние годы, в связи с появлением новых, более эффективных противоопухолевых препаратов (оксалиплатин, иринотекан, кселода, авастин, эрбитукс), появилось понятие циторедуктивной хирургии, которое применимо и к больным с метастазами рака ободочной кишки и предполагает максимально возможное удаление метастатических узлов с последующим проведением химиотерапии.
При наличии единичных метастазов в печени больших размеров с прорастанием в нижнюю полую вену, при высоком риске оперативного вмешательства, связанном с наличием сопутствующей патологии, показано поведение криогенной деструкции, которая дает хорошие результаты, сопоставимые с хирургическим лечением, но является безопасным, бескровным, хорошо переносимым методом лечения. Современная криохирургическая аппаратура представалена универсальной установкой „Крио-Пульс” с набором оригинальных криоапликаторов. Нашими учеными впервые предложен и с успехом используется метод лапароскопической криодеструкции метастатических опухолей в печени.
При нерезектабельных множественных метастазах рака ободочной кишки в печень, а также в печень и легкие, печень и почку, печень и парааортальные забрюшинные лимфоузлы, показана системная химиотерапия по схеме FOLFOX или (XELOX), при прогрессировании заболевания больные переводятся на схему FOLFIRI (5-фторурацил, лейковорин, иринотекан). В качестве препарата монотерапии может быть использован препарат кселода, отличительной особенностью которого является активизация препарата в клетках опухолевой ткани. Этот препарат может приниматься в амбулаторных условиях под наблюдением онколога. Возможен прием фторафура. При исчерпанных возможностях вышеуказанных схем, в качестве препарата 2-й и 3-й линии химиотерапии используется авастин (бевацизумаб), моноклональное антитело, блокирующее фактор роста эндотелия сосудов. Этот препарат не являясь цитостатиком, блокирует процессы ангиогенеза, роста опухоли и ее метастазирование. Наиболее перспективными являются не монотерапия авастином, а его комбинации с оксалиплатином, иринотеканом и кселодой. Используется также моноклональное антитело к эпидермальному фактору роста – цетуксисмаб (эрбитукс). Он применяется в комбинации с химиотерапией по схемам FOLFOX, FOLFIRI, XELOX. Обязательным условием его применения является интактный статус гена к-RAS. Если этот ген мутирован, терапия эрбитуксом будет неэффективной.
Перспективным методом выбора в лечении больных с множественными метастазами рака ободочной кишки в печень, является внутриартериальная химиотерапия с использованием 5-фторурацила, препаратов платины, адриабластина. Ее применение позволяет достичь регрессии опухоли и обеспечить медиану выживаемости в 24 месяца. Одной из проблем, возникающих после хирургического и комбинированного лечения больных с раком ободочной кишки, являются локальные рецидивы, хотя встречаются они довольно редко и составляют 3-4%. Основным методом лечения таких больных является хирургический метод. Операции по поводу местных рецидивов сложны, часто сопровождаются кровотечениями из вен таза и радикальны только у каждого 5 больного.
В половине случаев рецидивные опухоли являются нерезектабельными, и до недавнего времени единственным методом их лечения была лучевая терапия, эффективная лишь в половине случаев, позволяющая достичь медианы выживаемости 12 месяцев. Существенно (в 1,5 раза) повышает эффективность лучевой терапии приём кселоды или фторафура в качестве ее модификаторов.
В нашей клинике выполняются все оперативные вмешательства по поводу колоректального рака, комбинированные операции, резекции печени, операции по поводу рецидивов рака прямой и ободочной кишки, тазовых забрюшинных опухолей. Предпочтение отдается низким и сверхнизким передним резекциям с аппаратными степлерными анастомозами.
Лечение проводится согласно стандартам с использованием лучевой и химиотерапии.